A hematológia a vér és a vér rendellenességek vizsgálata. Ez a cikk elmagyarázza a leggyakoribb hematológiai teszteket, és milyen célt szolgálnak. A hematológiai vizsgálatok magukban foglalják a vér, a vérfehérjék és a vértermelő szervek vizsgálatát. A hematológiai vizsgálatok segíthetnek a vérszegénység, a fertőzés, a hemofília, a véralvadási rendellenességek és a leukémia diagnosztizálásában.
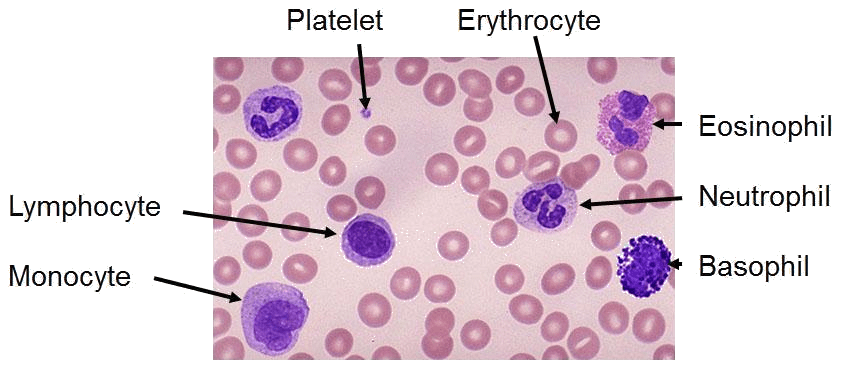
az emberi vér összetevői a következők:
- Plazma. Ez a vér folyékony komponense, amelyben a következő vérsejtek szuszpendálódnak.
- vörösvérsejtek (eritrociták). Ezek oxigént szállítanak a tüdőből a test többi részébe.
- fehérvérsejtek (leukociták). Ezek segítenek a fertőzések leküzdésében és segítik az immunrendszer működését. A fehérvérsejtek típusai a következők:
- limfociták
- monociták
- eozinofilek
- bazofilek
- neutrofilek
- vérlemezkék (trombociták). Ezek segítenek a vérzés szabályozásában.
a vérsejtek a csontvelőben készülnek. A csontvelő a csontok közepén található puha, szivacsos anyag, amely a test vérsejtjeinek körülbelül 95% – át termeli. A felnőtt test csontvelőjének nagy része a medence csontjaiban, a mellcsontban és a gerinc csontjaiban található.
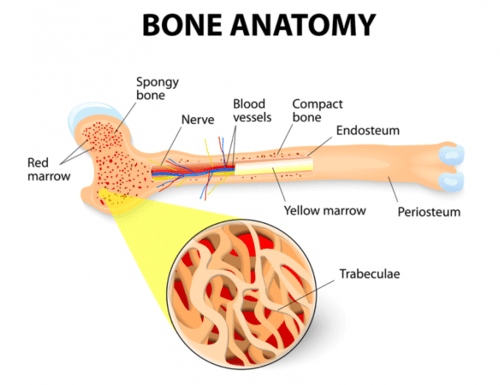
vannak más szervek és rendszerek a testünkben, amelyek segítenek szabályozni a vérsejteket. A nyirokcsomók, a lép és a máj segítenek szabályozni a sejtek termelését, pusztulását és differenciálódását. Az új sejtek termelése és fejlődése a hematopoiesis nevű folyamat.
a csontvelőben képződött vérsejtek őssejtként indulnak ki. Az őssejt (vagy hematopoietikus őssejt) az összes vérsejt kezdeti fázisa. Ahogy az őssejt érlelődik, több különálló sejt fejlődik ki, mint például a vörösvérsejtek, a fehérvérsejtek és a vérlemezkék. Az éretlen vérsejteket robbantásoknak is nevezik. Néhány robbanás a csontvelőben marad, hogy érett legyen, mások pedig a test más részeire utaznak, hogy érett, működő vérsejtekké fejlődjenek.
teljes vérkép (FBC) vizsgálat:
teljes vérkép vagy FBC vizsgálat, más néven teljes vérsejtszám (CBC) egy rutin teszt, amely a vérben található három fő összetevőt értékeli: fehérvérsejtek (WBC), vörösvértestek (RBC) és vérlemezkék.
a teljes vérsejtszám a különböző vérsejtek méretének, számának és érettségének mérése egy adott vérmennyiségben. A teljes vérsejtszám felhasználható számos rendellenesség meghatározására a vérsejtek termelésével vagy megsemmisítésével. A vérsejtek normál számától, méretétől vagy érettségétől való eltérések felhasználhatók fertőzés vagy betegség folyamatának jelzésére. Gyakran fertőzés esetén a fehérvérsejtek száma megemelkedik. A rák számos formája befolyásolhatja a vérsejtek csontvelőtermelését. Az éretlen fehérvérsejtek növekedése a teljes vérsejtszámban leukémiával járhat. A vérszegénység és a sarlósejtes betegség kórosan alacsony hemoglobinszinttel rendelkezik.
az FBC tesztnek számos oka van, de a gyakori okok közé tartozik a fertőzés, a vérszegénység és a vér bizonyos rákjai.
az FBC tesztelése nagyon egyszerű, és csak néhány percet vesz igénybe. A nővér vagy a laboratóriumi technikus vérmintát vesz egy tű behelyezésével a kar vénájába.
az FBC tesztelés a vér számos összetevőjét és jellemzőjét méri, beleértve:
vörösvérsejtek (eritrociták – RBC-k): a vörösvérsejtek vagy eritrociták elsődleges funkciója az, hogy oxigént szállítsanak a tüdőből a testszövetekbe, és a szén-dioxidot hulladékként távolítsák el a szövetektől és vissza a tüdőbe. Ha a vörösvértestek száma túl alacsony, akkor vérszegénysége vagy más állapota lehet. A férfiak normál tartománya 5-6 millió sejt / mcL; nőknél 4-5 millió sejt/mcL.
Hemoglobin (Hb): a hemoglobin fontos fehérje a vörösvértestekben, amely oxigént szállít a tüdőből testünk minden részébe. A férfiak normál tartománya 14-17 gramm / deciliter (gm/dL); nőknél 12-15 g / dl.
hematokrit: a vörösvértestek aránya a folyadékkomponenshez vagy a plazmához a vérben. Más szavakkal, mennyi a vér vörösvérsejtek? A tartomány skála alacsony pontszáma annak a jele lehet, hogy túl kevés vas van, az ásványi anyag, amely segít a vörösvértestek előállításában. A magas pontszám azt jelentheti, hogy kiszáradt vagy más állapotban van. A férfiak normál tartománya 41% és 50% között van. A nők esetében a tartomány 36% és 44% között van.
átlagos korpuszkuláris térfogat (MCV): ez a vörösvértestek átlagos mérete. Ha nagyobbak, mint a normál, az MCV pontszámod emelkedik. Ez jelezheti az alacsony B12-vitamin-vagy folsavszintet. Ha a vörösvértestek kisebbek, akkor lehet egyfajta vérszegénység, például vashiányos vérszegénység vagy thalassemia. A normál tartományú MCV pontszám 80-95 femtoliter.
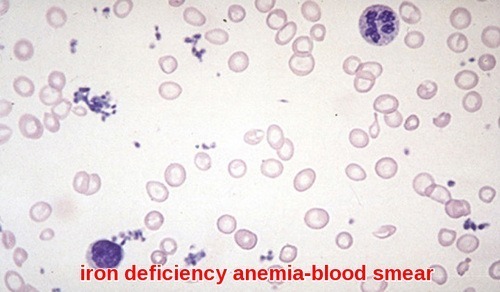
átlagos corpuscularis hemoglobin (MCH): ami a hemoglobin mennyisége vörösvérsejtenként. Az MCH-nek cellánként 27-33 pikogramnak kell lennie. Az alacsony MCH érték általában vashiányos vérszegénység jelenlétét jelzi. Ritkább esetekben az alacsony MCH-t a thalassemia nevű genetikai állapot okozhatja. A magas MCH-értéket gyakran a B-vitaminok, különösen a B-12 és a folát hiánya okozza.
átlagos corpuscularis hemoglobin koncentráció (MCHC): amely a hemoglobin mennyisége a sejt méretéhez vagy a hemoglobin koncentrációhoz viszonyítva vörösvérsejtenként. Az MCHC-nek 33,4-35,5 gramm / deciliternek kell lennie. Az alacsony MCHC leggyakoribb oka a vérszegénység. A hipokróm mikrocitikus vérszegénység általában alacsony MCHC-t eredményez. Ez az állapot azt jelenti, hogy a vörösvérsejtek kisebbek a szokásosnál, és csökkent a hemoglobinszintjük. Amikor az MCHC magas, a vörösvértesteket hiperkrómának nevezik. A magas MCHC (ami nem gyakori) lehetséges okai közé tartozik az autoimmun hemolitikus anémia (AIHA), olyan állapot, amelyben a testek immunrendszere megtámadja saját vörösvérsejtjeit és örökletes szferocitózist, egy genetikai állapotot, amelyet vérszegénység és epekövek jellemeznek.
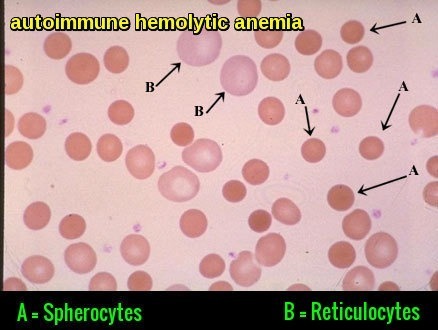
retikulocitaszám: a retikulocitaszám az éretlen vörösvértestek (retikulociták) százalékos aránya a teljes vörösvértestszámban (retikulociták / vörösvértestek). A retikulocitaszám normál tartománya a teljes vörösvértestszám 1-2% – a.

vörösvérsejt-eloszlási szélesség (RDW): a vörösvérsejt-térfogat variációs tartományának mértéke, amelyet a standard teljes vérkép részeként jelentettek. Általában a vörösvérsejtek szabványos mérete körülbelül 6-8 cm átmérőjű. Bizonyos rendellenességek azonban jelentős eltérést okoznak a sejtméretben. A magasabb RDW értékek nagyobb méretváltozást jeleznek. Az RDW normál referenciatartománya az emberi vörösvértestekben 11,5-14,5%. Ha vérszegénységet észlelnek, az RDW teszt eredményeit gyakran az átlagos korpuszkuláris térfogat (MCV) eredményekkel együtt használják a vérszegénység lehetséges okainak meghatározására. Főleg a vegyes okok vérszegénységének megkülönböztetésére szolgál az egyetlen ok vérszegénységétől.
a B12-Vitamin vagy a folát hiánya makrocitikus vérszegénységet (nagysejtes vérszegénységet) eredményez, amelyben az RDW az esetek nagyjából kétharmadában megemelkedik. A vörösvérsejtek változatos méreteloszlása azonban a vashiányos vérszegénység jellemzője, és mint ilyen, szinte minden esetben megnövekedett RDW-t mutat. Mind a vas, mind a B12 hiány esetén általában mind a nagy, mind a kis sejtek keveréke lesz, ami az RDW emelkedését okozza. Az emelkedett RDW (egyenlőtlen méretű vörösvértestek) anizocitózis néven ismert.

az RDW emelkedése nem jellemző az összes anémiára. Krónikus betegség vérszegénysége, örökletes szferocitózis, akut vérveszteség, aplasztikus vérszegénység (a csontvelő vörösvértestek termelésének képtelenségéből eredő vérszegénység), valamint bizonyos örökletes hemoglobinopátiák (beleértve a thalassemia minor egyes eseteit is) mind normális RDW-vel jelenhetnek meg.
fehérvérsejtek (leukociták-WBCs):
a fehérvérsejtek vagy leukociták elsődleges funkciója a fertőzés elleni küzdelem. Ezek az immunrendszer részét képezik. Speciális enzimeket bocsátanak ki, amelyek segítenek megvédeni testét a külföldi betolakodóktól. Többféle fehérvérsejt létezik, és mindegyiknek megvan a maga szerepe a bakteriális, vírusos, gombás és parazita fertőzések elleni küzdelemben.
ha magas a WBC szintje, azt mondja orvosának, hogy gyulladása vagy fertőzése van valahol a testében. Ha alacsony, akkor fennáll a fertőzés veszélye. A normál tartomány 4500-10 000 sejt / mikroliter (sejtek/mcL). A leukocitózis a fehérvérsejtek (WBC) teljes számának bármilyen okból történő növekedését jelenti. Gyakorlati szempontból a leukocitózist hagyományosan a fehérvérsejtek azon alkotóeleme szerint osztályozzák, amelyek hozzájárulnak a WBC-k teljes számának növekedéséhez. Ezért a leukocitózist a következők növekedése okozhatja:
(1) neutrofilszám:
a neutrofilek a legbőségesebb fehérvérsejtek, amelyek a fehérvérsejtszám 55-70% – át teszik ki. Az abszolút neutrofilszám (ANC) a következők között mozog 1.5-8.0 109/l normál körülmények között.
a Neutrophilia a keringő neutrofilek számának növekedése az azonos korú, nemű, faji és fiziológiai állapotú egészséges egyénnél várható érték felett. Ez a neutrophilszám 8,0 109 / l feletti növekedését jelenti, és az egyik leggyakrabban megfigyelt változás az FBC-ben. A neutrofilek az elsődleges fehérvérsejtek, amelyek reagálnak a bakteriális fertőzésre, ezért a neutrofilia leggyakoribb oka a bakteriális fertőzés, különösen a pyogén fertőzések. A neutrofilek minden akut gyulladásban is növekednek, így szívroham, egyéb infarktus vagy égési sérülések után emelkednek.

másrészt a Neutropenia az, amikor egy személynek alacsony a neutrofil szintje. A neutropenia bizonyos szintje a kemoterápiában részesülő rákos betegek körülbelül felében fordul elő. Gyakori mellékhatás leukémiában vagy más olyan állapotokban, amelyek közvetlenül befolyásolják a csontvelőt, például limfóma, myeloma multiplex és myelodysplasia. A test több részének vagy a medence, a lábak, a mellkas vagy a has csontjainak sugárterápiája szintén neutropeniát okozhat. Autoimmun neutropenia akkor fordul elő, amikor az egyén immunrendszere megtámadja és elpusztítja a neutrofileket. A neutropeniában szenvedő embereknek be kell tartaniuk a megfelelő személyes higiéniát a fertőzés kockázatának csökkentése érdekében. Ez magában foglalja a rendszeres kézmosást is. A neutropeniában szenvedő embereknél nagyobb a súlyos fertőzések kialakulásának kockázata. Ennek oka az, hogy nincs elegendő neutrofil a fertőzést okozó organizmusok elpusztításához.
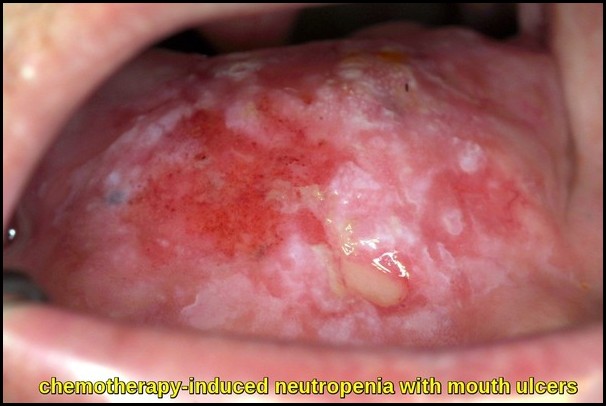
neutropeniában szenvedő betegeknél még egy kisebb fertőzés is gyorsan súlyossá válhat. Azonnal beszélniük kell az egészségügyi csapatukkal, ha a fertőzés ezen jeleinek bármelyike fennáll:
- láz, amelynek hőmérséklete 38 Celsius C vagy magasabb.
- hidegrázás vagy izzadás.
- torokfájás, sebek a szájban vagy fogfájás.
- hasi fájdalom.
- fájdalom a végbélnyílás közelében.
- fájdalom vagy égés vizelés közben, vagy gyakran vizelés.
- hasmenés vagy sebek a végbélnyílás körül.
- köhögés vagy légszomj.
- bármilyen bőrpír, duzzanat vagy fájdalom (különösen vágás, seb vagy katéter körül).
- szokatlan hüvelyi ürítés vagy viszketés.
(2) limfocitaszám:
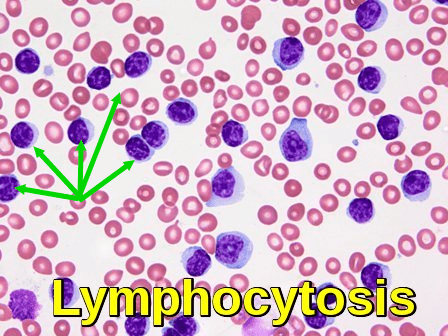
a limfocitózis a vérben lévő limfociták számának növekedése. Felnőtteknél a limfocitózis akkor fordul elő, ha a limfocitaszám nagyobb, mint 4000/mikroliter (4,0 109 / l), idősebb gyermekeknél 7000 / mikroliternél nagyobb, csecsemőknél pedig 9000 / mikroliter. A limfociták három típusa A B-limfociták, a T-limfociták és a természetes gyilkos (NK) sejtek. Mindezek a sejtek segítenek megvédeni a testet a fertőzéstől. A limfociták általában a keringő fehérvérsejtek 20-40% – át képviselik. A limfocitózis a fertőzés egyik jellemzője, különösen gyermekeknél. Időseknél a limfoproliferatív rendellenességek, beleértve a krónikus limfocitás leukémiát és a limfómákat, gyakran lymphadenopathiával és lymphocytosissal járnak.
másrészt a limfocitopénia felnőtteknél kevesebb, mint 1000 limfocita / mikroliter vérre vonatkozik, gyermekeknél pedig kevesebb, mint 3000 limfocita / mikroliter vérre. A legtöbb limfocitopéniában szenvedő embernek alacsony a T-limfociták száma. Néha alacsony a más típusú limfociták száma is. Számos betegség, állapot és tényező vezethet alacsony limfocita számhoz. Ezek a feltételek megszerezhetők vagy öröklődhetnek.
a limfocitopénia egyik leggyakoribb szerzett oka az AIDS. Az öröklött okok közé tartozik a DiGeorge anomália, a Wiskott-Aldrich-szindróma, a súlyos kombinált immunhiányos szindróma és az ataxia-telangiectasia. Ezek az öröklött állapotok ritkák.
a limfocitopénia az enyhétől a súlyosig terjedhet. Az állapot önmagában nem okozhat jeleket, tüneteket vagy súlyos problémákat.
mennyi ideig tart a limfocitopénia az okától függ. Ennek az állapotnak a kezelése az okától és súlyosságától függ. Az enyhe limfocitopénia nem igényel kezelést. Ha egy mögöttes állapotot sikeresen kezelnek, a limfocitopénia valószínűleg javulni fog.
Ha a lymphocytopenia súlyos fertőzést okoz, gyógyszerekre vagy egyéb kezelésekre van szükség.
(3) Monocitaszám:
a monociták a szövetekbe vándorolnak, ahol makrofágokká válnak, a szövetek lokalizációjától függően sajátos jellemzőkkel. A monocita sejtek száma normál felnőtteknél 0,2-1.0 db 109/l (2-10%). A monocitózist úgy definiálják, mint a perifériás vér monocitáinak növekedését, amely meghaladja az 1,0-et 109 / l.
a differenciáldiagnózis széles, mivel a monocitózis nem reprezentatív egy adott állapotra. Gyakran a krónikus gyulladás markere, akár fertőzés, autoimmun betegség vagy vér által született rosszindulatú daganat következtében.
a monocitózist okozó gyakori fertőzések közé tartozik a tuberkulózis, a szubakut bakteriális endocarditis, a szifilisz, a protozoon vagy a rickettsial betegség. A differenciálműben gyakori autoimmun betegségek közé tartozik az SLE, a rheumatoid arthritis, a szarkoidózis és a gyulladásos bélbetegség. A malignitást, különösen a monocytás leukémiát mindig monocytosisban és megfelelő tünetjellemzőkben szenvedő betegeknél kell vizsgálni. A monocitózis az akut fertőzés helyreállítási szakaszában is kialakulhat.

a Monocytopenia a vér monocita számának csökkenése < 0,4 109/l-re. A Monocytopenia növelheti a fertőzés kockázatát, és rossz prognózist jelezhet az acetaminofen által kiváltott májkárosodásban és termikus sérülésekben szenvedő betegeknél. A perifériás vér monocitopénia általában nem jelzi a szöveti makrofágok csökkenését; egyes esetekben a fertőzésekre adott válaszként a granuloma képződésének károsodásával járhat.
a Monocytopenia a következőkből származhat:
- kemoterápia által kiváltott myelosuppressio (más citopeniákkal együtt).
- a GATA2-t érintő hematopoietikus sejtmutáció.
- neoplasztikus rendellenességek (például szőrös sejtes leukémia, akut limfoblasztikus leukémia, Hodgkin limfóma).
- fertőzések (például HIV-fertőzés, Epstein-Barr vírusfertőzés, adenovírus fertőzés, miliáris tuberkulózis).
- kortikoszteroid vagy immunglobulin terápia.
- gyomor-vagy bél reszekció.
Átmeneti monocytopenia fordulhat elő endotoxémia, hemodialízis vagy ciklikus neutropenia esetén.
(4) eozinofil granulocitaszám:
az eozinofilek a fehérvérsejtek betegség elleni harcának egyik típusa. Az eozinofíliát a perifériás vér eozinofilszámaként definiálják > 500/CBL. A perifériás vér eozinofíliáját számos allergiás, fertőző és neoplasztikus rendellenesség okozhatja, amelyek különféle kezeléseket igényelnek. A kezdeti értékelés fő célja olyan rendellenességek azonosítása, amelyek speciális kezeléseket igényelnek (pl. parazitafertőzés, gyógyszer túlérzékenység, leukémia, nem hematológiai rák). A parazita betegségek és a gyógyszeres kezelésre adott allergiás reakciók az eozinofília leggyakoribb okai közé tartoznak. A szervkárosodást okozó eozinofíliát hipereozinofil szindrómának nevezik. Ennek a szindrómának általában ismeretlen oka van, vagy bizonyos típusú rákok, például csontvelő vagy nyirokcsomó rák következményei. A kezelés az okra irányul.
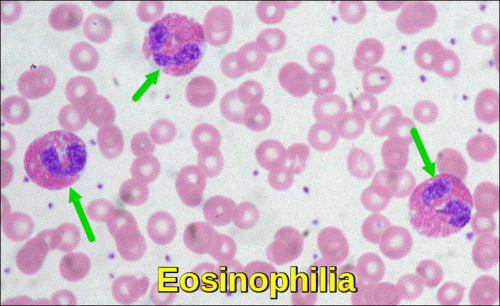
az eozinofíliában szenvedő betegek megközelítésének fontos szempontjai a már létező diagnózisok és gyógyszerek (még akkor is, ha évekkel ezelőtt kezdték el). Az enyhe eozinofíliát általában az atópiás dermatitis és az asztma okozhatja. Azonban az 1500/kb feletti eozinofíliában szenvedő betegeknél alternatív diagnózist kell keresni. A tünetmentes eosinophilia olyan betegeknél, akiknek kórtörténetében nem volt utazás az Egyesült Államokon és Európán kívül, nem valószínű, hogy fertőző oka lenne.
(5) bazofil granulocitaszám:
a bazofilek a csontvelőben termelődő fehérvérsejtek egy típusa. Általában a bazofilek a keringő fehérvérsejtek kevesebb mint 1% – át teszik ki.
a Basophilia 200 sejt/uL-nál nagyobb abszolút bazofilszám vagy 2% – nál nagyobb relatív bazofilszám. Ezeknek a sejteknek a emelkedése gyakran alapbetegségekre utalhat, például mieloproliferatív rendellenességre, például krónikus mieloid leukémiára vagy krónikus gyulladásra.
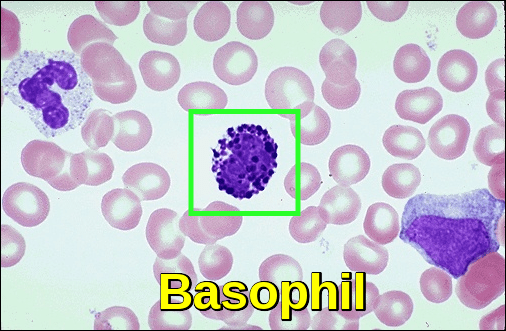
az alacsony basophil szintet Basopeniának nevezik. Ezt fertőzések, súlyos allergiák vagy pajzsmirigy túlműködése okozhatja.
(6) éretlen vérsejtek: sok leukémiás embernek egyáltalán nincsenek tünetei, és rutin orvosi vizsgálat során diagnosztizálják őket. Az orvos megnagyobbodott nyirokcsomót vagy lépet találhat. Hasonlóképpen, a fizikai vizsgálat normális lehet, de a rutin teljes vérkép (CBC) rendellenessége van. A CBC rendellenesen magas vagy rendellenesen alacsony fehérvérsejtszámot mutathat. Ezenkívül a vörösvértestek vagy a vérlemezkék rendellenességei is lehetnek. Bizonyos esetekben robbanások (éretlen fehérvérsejtek) lehetnek jelen a CBC-ben.
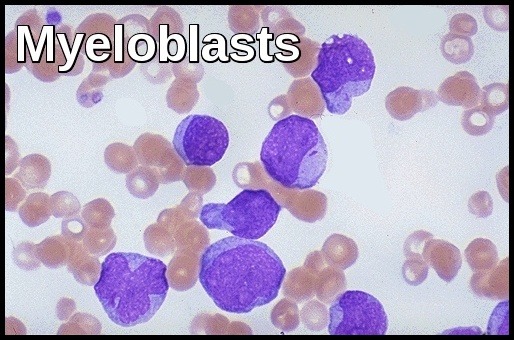
akut mieloid leukémia
vérlemezkék (trombociták): a vérlemezkék, más néven trombociták, speciális sejtfragmensek, amelyek fontos szerepet játszanak a normális véralvadásban. Az a személy, aki nem rendelkezik elegendő vérlemezkével, fokozottan ki van téve a túlzott vérzés és véraláfutás kockázatának. A vérlemezkék feleslege túlzott véralvadást okozhat, vagy ha a vérlemezkék nem működnek megfelelően túlzott vérzés. A CBC méri a vérlemezkék számát és méretét. A normál tartomány 140 000-450 000 sejt / mcL.
eritrocita ülepedési sebesség (ESR)
az eritrocita ülepedési sebesség (ESR vagy sed sebesség) egy olyan teszt, amely közvetetten méri a testben jelen lévő gyulladás mértékét. A teszt valójában az eritrociták (vörösvértestek) esésének (ülepedésének) sebességét méri egy magas, vékony, függőleges csőbe helyezett vérmintában. Az eredményeket tiszta folyadék (plazma) millimétereként jelentik, amelyek egy óra elteltével a cső felső részén vannak jelen.

amikor egy vérmintát egy csőbe helyeznek, a vörösvértestek általában viszonylag lassan telepednek le, kevés tiszta plazmát hagyva. A vörösvértestek gyorsabban telepednek le megnövekedett fehérjeszint, különösen az akut fázisú reagenseknek nevezett fehérjék jelenlétében. Az akut fázisú reagensek, például a C-reaktív protein (CRP) és a fibrinogén szintje a gyulladásra reagálva emelkedik a vérben.
a gyulladás a szervezet immunválaszának része. Lehet akut, gyorsan fejlődik például trauma, sérülés vagy fertőzés után, vagy hosszabb ideig (krónikus) fordulhat elő olyan állapotokkal, mint autoimmun betegségek vagy rák, például myeloma multiplex.
az ESR nem diagnosztikai; ez egy nem specifikus teszt, amely számos ilyen különböző körülmények között emelkedhet. Általános információkat nyújt a gyulladásos állapot jelenlétéről vagy hiányáról.
kérdések merültek fel az ESR hasznosságával kapcsolatban az újabb, konkrétabb tesztek fényében. Az ESR-teszt azonban jellemzően a temporális arteritis, a szisztémás vasculitis és a polymyalgia rheumatica diagnosztizálására és monitorozására szolgál. A rendkívül magas ESR hasznos a reumás betegség differenciáldiagnózisának kialakulásában. Ezenkívül az ESR továbbra is jó lehetőség lehet bizonyos helyzetekben, amikor például az újabb tesztek nem állnak rendelkezésre korlátozott erőforrásokkal rendelkező területeken vagy a betegség lefolyásának nyomon követésekor.
véralvadási képernyő:
amikor egy testszövet megsérül és vérezni kezd, a véralvadási faktor aktivitásának sorozatát indítja el – a koagulációs kaszkádot–, ami vérrög kialakulásához vezet. Ez a kaszkád három útvonalból áll: külső, belső és közös.

a rutin alvadási tesztek a protrombin időből (PT), fibrinogénből, aktivált parciális tromboplasztin időből (APTT), trombin időből és D-Dimerből állnak. A kóros véralvadási eredményeket, amelyek klinikai összefüggésekben nem magyarázhatók, tovább kell vizsgálni egy speciális Thrombosis és Haemostasis laboratóriumban.
a véralvadási képernyő a műtét előtt a vérzés kockázatának felmérésére, valamint a vérzési állapotok és egyes terápiák monitorozására használt tesztek egy csoportja. Teszteli a PT (és INR), APTT és fibrinogén.
protrombin idő (PT):
a PT a K-vitamin-függő véralvadási útvonalakat méri (külső út), ezért különösen hasznos a warfarin terápia hatásának mérésében (a warfarin K-vitamin antagonista). A K-vitamin-függő véralvadási faktorok a II, VII, IX, X faktorok (és a C, S és Z fehérjék). A PT normál tartománya világszerte felfelé és lefelé változik a reagens érzékenységétől és az alvadási idő meghatározásához használt technológiától függően. Az INR (international normalized ratio) egy olyan számítás, amely figyelembe veszi a normál alvadási időket és a reagens érzékenységét, hogy az arány világszerte azonos legyen. Például egy Leedsben 16 másodperces PT, Londonban pedig 33 másodperces PT képes ugyanazt az INR-t előállítani. A protrombin időt arra is használják, hogy meghatározzák, van-e hiány a külső véralvadási faktorokban, és hasznos májfunkciós teszt. Az ok nélkül emelt PTs-t tovább kell vizsgálni.
aktivált parciális tromboplasztin idő (APTT):
a belső alvadási útvonalat méri. Szükséges továbbá a prekallikrein (PK) és a nagy molekulatömegű kininogén (HK vagy HMWK) fehérjék, valamint a vérlemezkékből kiválasztódó kalciumionok és foszfolipidek. Az APTT különösen hasznos a heparin terápia monitorozásában. Az APTT arány az APPT : normál alvadási idő arányát adja meg, és ez az elsődleges számítás a heparin terápia monitorozásához. Az APTT szintén hasznos a belső út alvadási faktor hiányosságainak kimutatásában, és faktorhiány és lupus antikoagulánsok jelenlétében emelhető. Az ok nélküli emelt APTT-ket tovább kell vizsgálni.
* az INR és APTT aránynak nem normális, hanem terápiás tartománya van. Ezek a kezelendő állapoton alapulnak, és a klinikai csapatok döntenek.
trombin idő (TT):a
– t elsősorban a Májbetegségi egységek kérik, és azt az időt méri, amely alatt a fibrinogén fibrint képez (a közös alvadási út egyik későbbi szakasza). A laboratóriumok azt is kérik, hogy igazolják a minta heparin-szennyeződésének jelenlétét megmagyarázhatatlan emelt APTT esetén.
fibrinogén:
a rutinszerűen jelentett fibrinogén a PT reakcióból származik, amint előfordul. Ez elsősorban egy képernyő. Az ezzel a módszerrel kimutatott alacsony fibrinogén helyettesíti a Clauss fibrinogén tesztet, amely közvetlenül méri a fibrinogént. DIC (disszeminált intravaszkuláris koaguláció) esetén a származtatott fibrinogén félrevezető lehet. A releváns klinikai részletek megadása biztosítja, hogy az orvosbiológiai tudósok beszámoljanak a klinikai helyzethez legmegfelelőbb fibrinogénről. A Clauss-fibrinogén rutinszerűen mérhető, ha a kérvénykártyán kérik, és ha DIC gyanúja merül fel; a Clauss-fibrinogént mindig meg kell mérni.
D-dimerek:
A D-dimer az egyik fehérje fragmentum, amely akkor keletkezik, amikor egy vérrög feloldódik a szervezetben. Általában nem észlelhető vagy nagyon alacsony szinten kimutatható, kivéve, ha a szervezet vérrögöket képez és bontja le. Ezután a vér szintje jelentősen emelkedhet. Ez a teszt kimutatja a D-dimert a vérben.
ezért hasznos előrejelzője a legutóbbi vérrögképződésnek. Ez azonban nem specifikus, és számos más állapot, például a rheumatoid arthritis befolyásolhatja. Csak a VTE (vénás thromboembolia) negatív előrejelzőjeként alkalmazható, azaz. a megemelt D-Dimer nem diagnosztizálja a vérrögképződést, de a normál D-Dimer a vénás trombózis negatív előrejelzőjeként használható. A DIC-ben a D-Dimer szintek gyakran nagyon magasak.
Evans TC, Jehle D (1991). “A vörösvértestek eloszlási szélessége”. J Emerg Med. 9 Suppl 1: 71-4.Susumu Inoue, MD; Jennifer Reikes Willert, MD. Leukocitózis: háttér, patofiziológia, Epidemiológia https://emedicine.medscape.com/article/956278-overview
Miale, John B. laboratóriumi orvostudomány: Hematológia. 5. St. Louis: C. V. Mosby, 1977.O ‘ Connell EM, Nutman TB. Eozinofília fertőző betegségekben. Immunol Allergy Clin North Am. 2015;35(3):493-522.
Hematology | Johns Hopkins Medicine Health Library. https://www.hopkinsmedicine.org/healthlibrary/conditions/pathology/hematology_85,P00958
Facts About Blood | Johns Hopkins Medicine Health Library. https://www.hopkinsmedicine.org/healthlibrary/conditions/hematology_and_blood_disorders/facts_about_blood_85,P00083
Lymphocytopenia. National Heart, Lung, and Blood Institute, Bethesda, United States. https://www.nhlbi.nih.gov/health-topics/lymphocytopenia
Chemotherapy-induced neutropenia with mouth ulcers image: Dental Oncology, Ocular & Maxillofacial Prosthetics, Chemotherapy. Princess Margaret Cancer Centre, University of Toronto. http://pmhdentaloncology.ca/chemotherapy.php
Neutropenia. https://www.cancer.net/navigating-cancer-care/side-effects/neutropenia
What Is a Complete Blood Count? https://wb.md/2xMbi3W
Brian Doyle. Hospital Medicine – Monocytosis. https://www.cancertherapyadvisor.com/hospital-medicine/monocytosis/article/601608/
Kellner C. Erythrocyte Sedimentation Rate. https://emedicine.medscape.com/article/2085201-overview#a4. Accessed March 2018.
Mary Territo, David Geffen. Monocytopenia – Hematology and Oncology – MSD Manual Professional Edition https://www.msdmanuals.com/professional/hematology-and-oncology/leukopenias/monocytopenia
Hemostasis – Blood Clot Formation. The McGill Physiology Virtual Lab. https://www.medicine.mcgill.ca/physio/vlab/bloodlab/PT_PTT.htm
Michael O ‘ Sullivan. Alvadási Képernyő. A Leeds oktató kórházak NHS Trust, korszerűsített: 21/02/17. http://www.pathology.leedsth.nhs.uk/pathology/ClinicalInfo/Haematology/ClottingScreen.aspx