血液学は、血液および血液疾患の研究です。 この記事では、より一般的な血液検査のいくつかと、それらがどのような目的に役立つかを説明します。 血液検査には、血液、血液タンパク質、血液産生器官の検査が含まれます。 血液学的検査は、貧血、感染症、血友病、血液凝固障害、および白血病の診断に役立ちます。
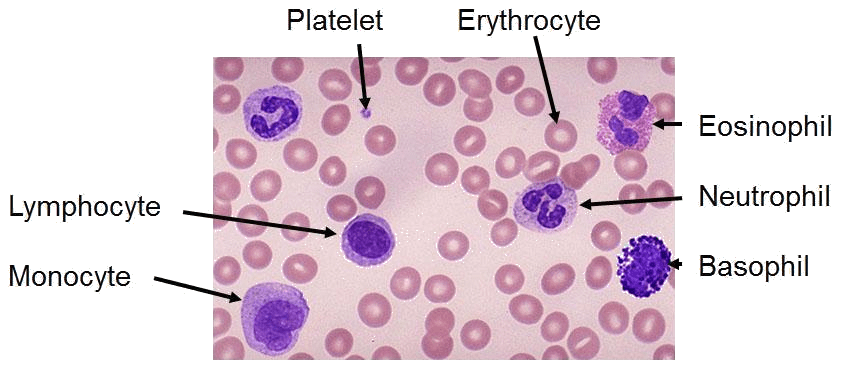
ヒト血液の成分には、
- 血漿が含まれる。 これは、以下の血液細胞が懸濁されている血液の液体成分である。
- 赤血球(赤血球)。 これらは肺から体の残りの部分に酸素を運びます。
- 白血球(白血球)。 これらは、感染症と戦うのに役立ち、免疫プロセスを助けます。 白血球の種類には、以下のものが含まれる:
- リンパ球
- 単球
- 好酸球
- 好塩基球
- 好中球
- 血小板(血小板)。 これらは出血を制御するのに役立ちます。
血液細胞は骨髄で作られています。 骨髄は、体の血液細胞の約95%を生成する骨の中心にある柔らかい、海綿状の材料です。 大人の体の骨髄のほとんどは、骨盤骨、乳房骨、および背骨の骨にあります。p>
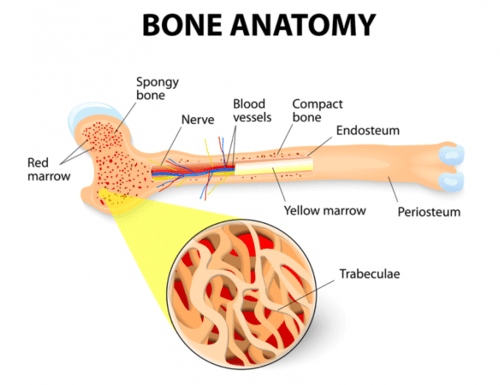
私たちの体には、血液細胞を調節するのに役立つ他の臓器やシステムがあります。 リンパ節、脾臓、および肝臓は、細胞の産生、破壊、および分化を調節するのに役立ちます。 新しい細胞の産生および発達は、造血と呼ばれるプロセスである。
骨髄に形成された血液細胞は、幹細胞として始まります。 幹細胞(または造血幹細胞)は、すべての血液細胞の初期段階である。 幹細胞が成熟するにつれて、赤血球、白血球、血小板などのいくつかの異なる細胞が進化します。 未熟な血液細胞は芽球とも呼ばれます。 いくつかの芽球は成熟するために骨髄にとどまり、他の芽球は体の他の部分に移動して成熟した機能する血液細胞に発達する。完全血球数(CBC)とも呼ばれる完全血球数またはFBC検査は、血液中に見られる3つの主要成分を評価するルーチン検査です:白血球(Wbc)、赤血球(Rbc)および血小板。完全な血球数は、特定の量の血液中の異なる血液細胞のサイズ、数、および成熟度の測定値です。
完全な血球数は、血液のサイズ、数、および成熟度の測定値です。
完全な血球数 完全な血球数は、血液細胞の産生または破壊のいずれかで多くの異常を決定するために使用することができます。 血液細胞の正常な数、大きさ、または成熟度からの変動を使用して、感染または疾患の過程を示すことができる。 多くの場合、感染症では、白血球の数が上昇します。 癌の多くの形態は、血液細胞の骨髄産生に影響を与える可能性があります。 完全な血球数の未熟な白血球の増加は白血病と関連付けることができます。 貧血症および鎌状赤血球症に異常に低いヘモグロビンがあります。FBC検査には多くの理由がありますが、一般的な理由には感染、貧血、および血液の特定の癌が含まれます。
FBC検査には多くの理由があります。
FBC検査にはp>
FBCテストは非常に簡単で、わずか数分かかります。 看護師や研究室の技術は、あなたの腕の静脈に針を挿入することにより、血液のサンプルを取ります。
Fbc検査は、以下を含む血液のいくつかのコンポーネントと機能を測定します。
赤血球(赤血球–Rbc):赤血球または赤血球の主な機能は、肺から体組織に酸素を運ぶことであり、二酸化炭素は組織から離れて肺に戻って廃棄物として運ぶことである。 あなたのRBC数が低すぎる場合は、貧血や他の条件を有することができます。 男性のための正常範囲は500万〜600万細胞/mcLです;女性のために、それは400万〜500万細胞/mcLです。
ヘモグロビン(Hb): ヘモグロビンは、肺から私たちの体のすべての部分に酸素を運ぶ赤血球の重要なタンパク質です。 人のための正常範囲はdeciliter(gm/dL)ごとの14から17グラムです;女性のためにそれは12から15gm/dLです。
ヘマトクリット:血液中の体液成分または血漿に対する赤血球の割合。
ヘマトクリット:血液中の体液成分または血漿に対する赤血球の割合。
ヘマトクリット: 言い換えれば、あなたの血液のどのくらいの赤血球ですか? 範囲スケールの低いスコアは、あなたがあまりにも少ない鉄、赤血球を生成するのに役立ちますミネラルを持っている兆候であってもよいです。 高得点は、あなたが脱水しているか、別の条件を持っていることを意味する可能性があります。 男性の正常範囲は41%から50%の間です。 女性の場合、範囲は36%と44%の間です。平均小体体積(MCV):これはあなたの赤血球の平均サイズです。
彼らは通常よりも大きい場合は、あなたのMCVのスコアが上がります。 それは低いビタミンB12かfolateのレベルを示すことができます。 あなたの赤血球が小さい場合は、貧血、例えば鉄欠乏性貧血やサラセミアの種類を持つことができます。 正常範囲のMCVスコアは80-95フェムトリットルです。
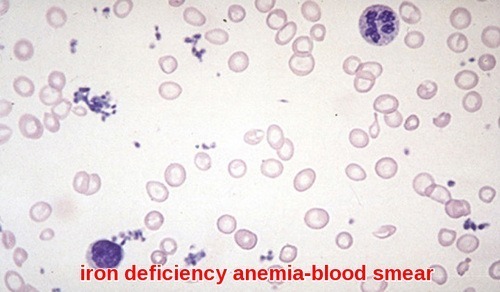
平均小体ヘモグロビン(MCH): これは赤血球あたりのヘモグロビンの量です。 MCHは、セルあたり27-33ピコグラムでなければなりません。 低いMCH値は、典型的には鉄欠乏性貧血の存在を示す。 よりまれなケースでは、低MCHはサラセミアと呼ばれる遺伝的状態によって引き起こされる可能性があります。 高いMCH値は、しばしばビタミンB、特にB-12および葉酸の欠乏による貧血によって引き起こされる可能性があります。
平均小体ヘモグロビン濃度(MCHC):赤血球あたりの細胞またはヘモグロビン濃度の大きさに対するヘモグロビンの量です。
平均小体ヘモグロビン濃度(MCHC):細胞の大きさに対するヘモグロビンの量です。
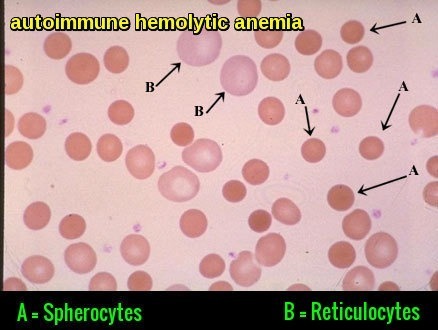
MCHCはデシリットルあたり33.4-35.5グラムでなければなりません。 低MCHCの最も一般的な原因は貧血です。 低色素性小球性貧血は、一般的に低いMCHCをもたらす。 この状態は、あなたの赤血球が通常よりも小さく、ヘモグロビンのレベルが低下していることを意味します。 MCHCが高い場合、赤血球は、高色素性であると称される。 高いMCHCの考えられる原因は(珍しい)自己免疫の溶血性貧血(AIHA)、ボディ免疫組織が自身の赤血球および遺伝性のspherocytosisを攻撃する条件、貧血症および胆石によ
網状赤血球数:網状赤血球数は、総赤血球数(網状赤血球/赤血球)における未熟赤血球(網状赤血球)の割合である。 網状赤血球数の正常範囲は、総RBC数の1-2%である。赤血球分布幅(RDW):標準的な完全血球数の一部として報告されている赤血球(RBC)体積の変動の範囲の尺度です。

通常、赤血球は直径約6〜8μ mの標準サイズである。 しかし、ある種の障害は、細胞サイズの有意な変動を引き起こす。 RDW値が高いほど、サイズの変動が大きくなります。 ヒト赤血球におけるRDWの正常な基準範囲は11.5〜14.5%である。 貧血が観察されれば貧血症の考えられる原因を定めるために、RDWの試験結果は平均小体容積(MCV)の結果とともに頻繁に使用されます。 主に単一の原因の貧血症から混合された原因の貧血症を区別することを使用します。
ビタミンB12または葉酸の欠乏は、RDWがすべての症例の約三分の二で上昇する大細胞性貧血(大細胞性貧血)を産生する。 しかし、赤血球の様々なサイズ分布は鉄欠乏性貧血の特徴であり、実質的にすべての症例でRDWが増加していることを示しています。 鉄とB12の両方の欠乏の場合、通常は大きな細胞と小さな細胞の両方が混在し、RDWが上昇します。 上昇したRDW(不等なサイズの赤血球)は、異球症として知られています。RDWの上昇は、すべての貧血の特徴ではありません。

RDWの上昇は、すべての貧血の特徴ではありません。 慢性疾患の貧血、遺伝性球状赤血球症、急性失血、再生不良性貧血(骨髄が赤血球を産生できないことに起因する貧血)、および特定の遺伝性ヘモグロビン症(サラセミア-マイナーのいくつかの症例を含む)は、すべて正常なRDWを呈することがある。白血球(白血球–Wbc):
白血球、または白血球の主な機能は、感染と戦うことです。
白血球(白血球-Wbc):
白血球の主な機能は、感染と戦うことです。
彼らは免疫系の一部です。 彼らは外国の侵略者からあなたの体を保護するために特別な酵素を放出します。 白血球にはいくつかの種類があり、それぞれが細菌、ウイルス、真菌、および寄生虫感染と戦う上で独自の役割を果たしています。あなたは高いWBCレベルを持っている場合、それはあなたがあなたの体のどこかに炎症や感染症を持っているあなたの医者に伝えます。
それが低い場合は、感染の危険にさらされる可能性があります。 正常範囲は、マイクロリットル当たり4,500〜10,000細胞(細胞/mcL)である。 白血球増加症は、任意の原因による白血球(Wbc)の総数の増加を指す。 実用的な観点から、白血球増加症は、伝統的に、白血球の総数の増加に寄与する白血球の成分に従って分類される。 したがって、白血球増加症は、以下の増加によって引き起こされる可能性があります。
(1)好中球数:
好中球は最も豊富な白血球であり、白血球数の55-70%を占めています。 絶対好中球数(ANC)は、以下の範囲にあります。1.5-8.0 109/通常状態のl。
好中球増加症は、同じ年齢、性別、人種、および生理学的状態の健康な個人で予想される以上の循環好中球の増加である。
好中球増加症は、循環好中球の増加である。
好中球増加症 これは、8.0×109/lを超える好中球数の増加を表し、FBCで最も頻繁に観察される変化の1つである。 好中球は細菌感染に反応する主要な白血球であるため、好中球増加症の最も一般的な原因は細菌感染、特に化膿性感染症です。 好中球はまた、任意の急性炎症で増加しているので、心臓発作、他の梗塞または火傷の後に上昇する。一方、好中球減少症は、好中球のレベルが低い場合です。

一方、好中球減少症は、好中球のレベルが低い場合です。 好中球減少症のいくつかのレベルは、化学療法を受けている癌を持つ人々の約半分で行われます。 それはリンパ腫、多発性骨髄腫および骨髄異形成のような骨髄に直接影響を与える他の条件か白血病の人々の共通の副作用です。 体のいくつかの部分または骨盤、脚、胸部、または腹部の骨への放射線療法はまた、好中球減少症を引き起こす可能性があります。 自己免疫の好中球減少症は個人の免疫組織が好中球を攻撃し、破壊するとき起こります。 好中球減少症を有する人々は、感染のリスクを低下させるために良好な個人衛生を遵守すべきである。 これには、定期的に手を洗うことが含まれます。 好中球減少症を持っている人は、深刻な感染症を取得するリスクが高いです。 これは、感染を引き起こす生物を殺すのに十分な好中球がないためです。
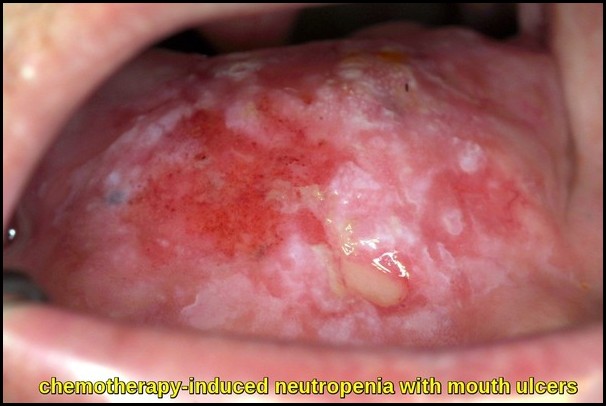
好中球減少症の患者では、軽度の感染でさえすぐに深刻になる可能性があります。 彼らは感染のこれらの兆候のいずれかを持っている場合、彼らはすぐに自分のヘルスケアチームと話をする必要があります:
- 38℃以上の温度である熱。
- 悪寒や発汗。
- 喉の痛み、口の中の痛み、または歯痛。
- 腹部の痛み。
- 肛門の近くの痛み。排尿時の痛みや灼熱感、または頻繁に排尿するとき。
- 痛みや灼熱感を感じることがあります。
- 肛門の周りの下痢や傷。
- 咳や息切れ。発赤、腫れ、または痛み(特に切傷、創傷、またはカテーテルの周り)。
- 異常な膣分泌物またはかゆみ。
(2)リンパ球数:
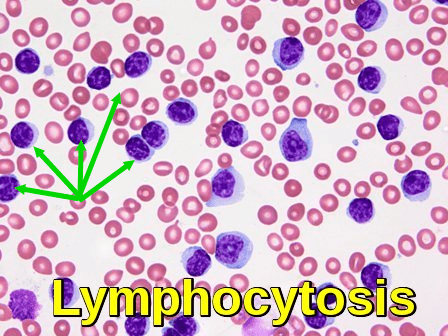
リンパ球増加症は、血液中のリンパ球の数の増加である。 成人では、リンパ球数が4000/マイクロリットル(4.0×109/l)を超える場合、7000/マイクロリットルを超える年長の小児および9000/マイクロリットルを超える乳児では、リンパ球増加症が存在する。 リンパ球の三種類は、Bリンパ球、Tリンパ球、およびナチュラルキラー(NK)細胞である。 これらの細胞のすべては、感染から体を保護するのに役立ちます。 リンパ球は普通循環の白血球の20から40%を表します。 リンパ球増加症は、特に小児における感染の特徴である。 高齢者では、慢性リンパ球性白血病およびリンパ腫を含むリンパ増殖性疾患は、しばしばリンパ節腫脹およびリンパ球増加症を呈する。
一方、リンパ球減少症は、成人の血液マイクロリットル当たり1,000未満のリンパ球、または小児の血液マイクロリットル当たり3,000未満のリンパ球の数を指す。 リンパ球減少症を持っているほとんどの人は、Tリンパ球の数が低いです。 時には、それらはまた、他のタイプのリンパ球の数が低いこともある。 多くの病気、条件および要因は低いリンパ球の計算の原因となる場合があります。 これらの条件は、取得または継承することができます。
リンパ球減少症の最も一般的な後天性原因の一つはAIDSである。 遺伝性の原因には、ジゲージ異常、ウィスコット-アルドリッチ症候群、重度の複合免疫不全症候群、および運動失調-毛細血管拡張症が含まれる。 これらの継承された条件はまれです。
リンパ球減少症は、軽度から重度の範囲であり得る。 単独で条件により印、徴候、または深刻な問題を引き起こさないかもしれません。
リンパ球減少症がどのくらい続くかは、その原因によって異なります。 この状態の治療は、その原因および重症度に依存する。 軽度のリンパ球減少症は治療を必要としない場合があります。 根本的な条件が首尾よく扱われれば、リンパ球減少症は多分改良します。
リンパ球減少症が重篤な感染症を引き起こす場合は、医薬品または他の治療が必要です。
(3)単球数:
単球は、それらがマクロファージになる組織に移行します,その組織の局在に応じて特定の特性を持ちます. 正常成人における単球細胞数は0.2–1である。0×109/l(2-10%)。 単球増加症は、1.0×109/lを超える末梢血単球の増加と定義される。
単球増加症は特定の状態を代表するものではないため、鑑別診断は広い。 それは頻繁に伝染、自己免疫疾患または血によって耐えられる敵意の結果として慢性の発火のマーカー、です。
単球症を引き起こす一般的な感染症には、結核、亜急性細菌性心内膜炎、梅毒、原生動物またはリケッチア病が含まれる。 差動における一般的な自己免疫疾患には、SLE、関節リウマチ、サルコイドーシス、および炎症性腸疾患が含まれる。 悪性腫瘍、特に単球性白血病は、単球症および適切な症状の特徴を有する患者において常に調査されるべきである。 単球症はまた、急性感染の回復期に発症する可能性がある。

単球減少症は、血液単球数を<0.4×109/lに減少させることです。

単球減少症は、化学療法誘発性骨髄抑制(他の細胞減少症とともに)に起因する可能性があります。
- 化学療法誘発性骨髄抑制(他の細胞減少症
- Gata2を含む造血細胞変異。
- 腫瘍性疾患(例えば、有毛細胞白血病、急性リンパ芽球性白血病、ホジキンリンパ腫)。
- 感染症(例えば、HIV感染、エプスタイン-バーウイルス感染、アデノウイルス感染、miliary tuberculosis)。
- コルチコステロイドまたは免疫グロブリン療法。
- 胃または腸の切除。
一過性単球減少症は、内毒素血症、血液透析、または環状好中球減少症で起こり得る。(4)好酸球顆粒球数:
好酸球は、病気と戦う白血球の一種です。
好酸球は、病気と戦う白血球の一種です。
好酸球は、病気と戦う白血球の一種です。
好酸球は、病 好酸球増加症は、末梢血好酸球数として定義される>500/μ L。 末梢血好酸球増加症は、様々な異なる治療を必要とする多数のアレルギー性、感染性、および腫瘍性疾患によって引き起こされる可能性がある。 初期評価の主な目標は、特定の治療を必要とする障害(例えば、寄生虫感染、薬物過敏症、白血病、非血液癌)を同定することである。 寄生虫性疾患および投薬に対するアレルギー反応は、好酸球増加症のより一般的な原因の一つである。 臓器の損傷を引き起こす好酸球増加症は、好酸球性症候群と呼ばれます。 この症候群は、骨髄またはリンパ節癌などの特定のタイプの癌に起因する未知の原因または結果を有する傾向がある。 治療は原因に向けられています。
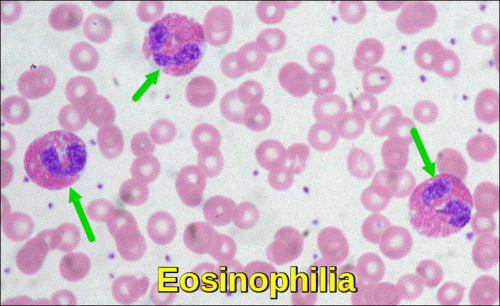
好酸球増加症の患者に近づく際の重要な考慮事項は、既存の診断と薬です(数年前に開始された場合でも)。 軽度の好酸球増加症は、一般的にアトピー性皮膚炎および喘息によって引き起こされる可能性がある。 しかし、1500/μ lを超える好酸球増加症の患者では、代替診断を求めるべきである。 米国およびヨーロッパ以外の旅行歴のない患者における無症候性好酸球増加症は、感染性の原因を有する可能性は低い。(5)好塩基性顆粒球数:
好塩基球は、骨髄で産生される白血球の一種です。
好塩基性顆粒球数:
好塩基性顆粒球数:
好塩基性顆粒球数:
好 通常、好塩基球は、あなたの循環白血球の1%未満を構成しています。好塩基球増加症は、200細胞/uLを超える上昇した絶対好塩基球数または2%を超える相対好塩基球数として定義される。
好塩基球増加症は、200細胞/uLを超える上昇した絶対好塩基球数または2%を超える相対好 これらの細胞の上昇は、しばしば、骨髄増殖性疾患、例えば、慢性骨髄性白血病または慢性炎症などの基礎疾患を示唆することができる。
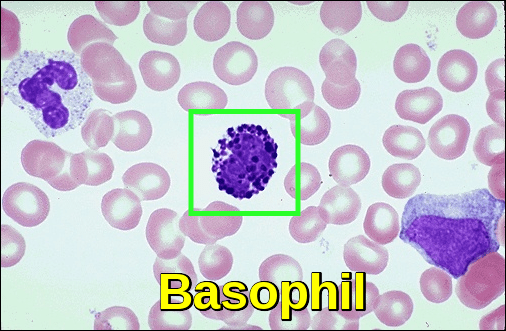
低好塩基球レベルは、好塩基球減少症と呼ばれています。 これは、感染症、重度のアレルギー、または過活動甲状腺によって引き起こされる可能性があります。(6)未熟な血液細胞:白血病の多くの人々は全く症状がなく、定期的な健康診断中に診断されます。 医師は、リンパ節または脾臓の拡大を見つけることができる。 同様に、身体検査は正常であるかもしれませんが、ルーチンの完全な血球数(CBC)に異常があります。 CBCは異常に高いですか異常に低い白血球の計算を示すかもしれません。 さらに、赤血球または血小板の異常があるかもしれません。 場合によっては、cbcに芽球(未熟な白血球)が存在することがあります。
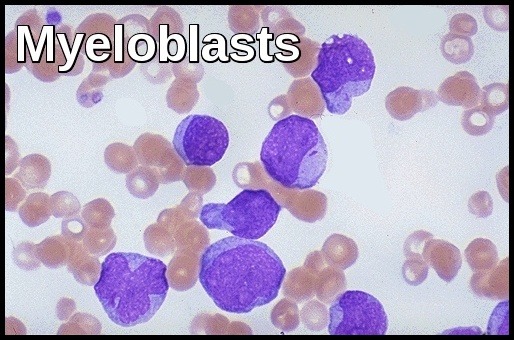
急性骨髄性白血病
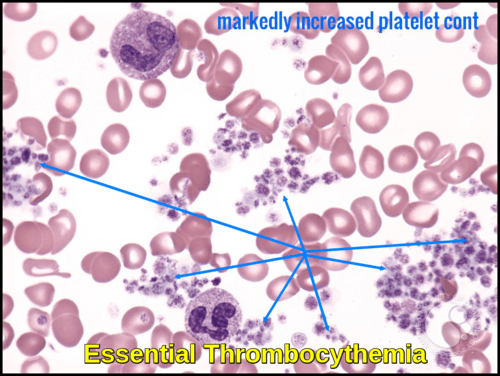
血小板(血小板):血小板とも呼ばれる血小板は、正常な血液凝固に重要な役割を果た 血小板が十分でない人は、過度の出血や挫傷のリスクが高くなる可能性があります。 過剰な血小板は、過剰な凝固を引き起こす可能性があり、または血小板が適切に機能していない場合、過剰な出血を引き起こす可能性がある。 CBCは、存在する血小板の数およびサイズを測定する。 正常範囲は140,000 450,000セル/mcLです。
赤血球沈降速度(ESR)
赤血球沈降速度(ESRまたはsed速度)は、体内に存在する炎症の程度を間接的に測定 テストは実際に高く、薄い、縦の管に置かれた血のサンプルの赤血球(赤血球)の落下(沈降)の率を測定する。 結果は、一時間後にチューブの上部に存在する透明な流体(プラズマ)のミリメートルとして報告されています。

血液サンプルをチューブに入れると、赤血球は通常比較的ゆっくりと沈降し、血漿はほとんど透明にな 赤血球は、増加したレベルのタンパク質、特に急性期反応物と呼ばれるタンパク質の存在下で、より速い速度で沈降する。 C反応性タンパク質(CRP)およびフィブリノーゲンなどの急性期反応物質のレベルは、炎症に応答して血液中で増加する。炎症は身体の免疫応答の一部です。
それは、急性であり得、例えば、外傷、傷害または感染後に急速に発症するか、または自己免疫疾患または癌、例えば多発性骨髄腫などの状態で長期間(慢性)ESRは診断ではありません。
; これは、これらの異なる条件の数で上昇させることができる非特異的なテストです。 これは、炎症状態の有無に関する一般的な情報を提供する。より具体的な新しいテストに照らして、ESRの有用性についての質問がありました。
但し、ESRテストは側頭動脈炎、全身のvasculitisおよびpolymyalgiaのrheumaticaの診断そして監視のために普通示されます。 非常に上昇したESRは、リウマチ性疾患の鑑別診断を発症するのに有用である。 さらに、ESRは、リソースが限られている地域で新しいテストが利用できない場合や、病気の経過を監視する場合など、いくつかの状況では、まだ良い選択肢
凝固スクリーン:
体組織が負傷して出血し始めると、凝固カスケードである一連の凝固因子活性が開始され、血栓が形成されます。 このカスケードは、外因性、内因性、および共通の3つの経路で構成されています。

ルーチン凝固試験は、プロトロンビン時間(PT)、フィブリノーゲン、活性化部分トロンボプラスチン時間(APTT)、トロンビン時間 臨床文脈で説明することができない異常な凝固の結果は専門家の血栓症およびHaemostasisの実験室によって更に調査されるべきです。
凝固スクリーンは出血の危険を査定するのに術前に使用され、出血の状態およびある療法を監視するのに使用されるテストの束ねられたグループ それはPT(およびINR)、APTTおよびフィブリノーゲンをテストします。
プロトロンビン時間(PT):
PTは、ビタミンK依存性凝固経路(外因性経路)を測定し、したがって、ワルファリン療法の効果を測定する際に特に使用される(ワルファリンはビタミンKアンタゴニストである)。 ビタミンK依存性凝固因子は、第II因子、第VII因子、第IX因子、第X因子(およびタンパク質C、S、およびZ因子)である。 PTのための正常範囲は試薬の感受性および凝固の時を定めるのに使用される技術によって世界的に上下に変わります。 INR(international normalized ratio)は、通常の凝固時間と、世界中で同じ比率を提供するために使用される試薬の感度を考慮して使用される計算です。 たとえば、Leedsで16秒のPTとLondonで33秒のPTは、同じINRを生成できます。 プロトロンビン時間は、外因性凝固因子の欠乏があるかどうかを判断するためにも使用され、有用な肝機能検査である。 原因のないPTsを上げたことはさらに調査する必要があります。
活性化部分トロンボプラスチン時間(APTT):
内因性凝固経路を測定する。 また、プレカリクレイン(PK)および高分子量キニノーゲン(HKまたはHMWK)、ならびに血小板から分泌されるカルシウムイオンおよびリン脂質も必要とされる。 APTTはヘパリン療法の監視に特に有用です。 APTTの比率はAPPTの比率を提供します:正常な凝固時間およびヘパリン療法を監視するのに使用される第一次計算です。 APTTは、内因性経路の凝固因子欠乏症の検出にも有用であり、因子欠乏症およびループス抗凝固剤の存在下で上昇させることができる。 原因のない提起されたAPTTsはさらに調査されるべきである。INRとAPTTの比率は正常範囲ではなく、治療範囲を持っています。
これらは、治療される状態に基づいており、臨床チームによって決定されます。
トロンビン時間(TT):
主に肝疾患単位によって要求され、フィブリノゲンがフィブリンを形成するのにかかる時間を測定する(一般的な凝固経路の後期段階の一つ)。 また実験室によって原因不明の上げられたAPTTの場合にサンプルのヘパリンの汚染の存在を確認することを要求する。
フィブリノーゲン:
日常的に報告されているフィブリノーゲンは、PT反応が起こるときに誘導される。 それは主に画面です。 この方法で検出された低フィブリノーゲンは、フィブリノーゲンを直接測定するClaussフィブリノーゲン試験に置き換えられます。 DIC(播種性血管内凝固)では、誘導されたフィブリノーゲンは誤解を招く可能性があります。 関連した臨床細部を供給することは生物医学的な科学者が臨床状態のための最も適切なフィブリノーゲンを報告することを保障します。 Claussのフィブリノーゲンは要求カードでを求められ、DICが疑われれば定期的に測定することができます;Claussのフィブリノーゲンは常に測定されるべきです。
Dダイマー:
Dダイマーは、血栓が体内に溶解したときに生成されるタンパク質断片の1つです。
それはボディが凝血を形作り、破壊していなければ非常に低レベルで普通検出不可能または検出可能です。 その後、血液中のそのレベルが有意に上昇する可能性があります。 このテストは血のD二量体を検出します。
それゆえ、それは最近の凝塊形成の有用な予測因子である。 しかしそれは特定ではないし、慢性関節リウマチのような他の多くの条件によって影響されることができます。 それはVTE(静脈のthromboembolism)のために否定的な予測子としてしかすなわち使用されるべきではないです。 隆起したD−二量体は凝塊形成の診断ではないが、正常なD−二量体は静脈血栓症の陰性予測因子として使用され得る。 DICでは、D二量体レベルはしばしば非常に高い。
Evans TC,Jehle D(1991). “赤血球分布の幅”。 Jエメリッヒ-メド… 9サプレット1:71-4.
井上進,MD;Jennifer Reikes Willert,MD. 白血球増加症:背景、病態生理学、疫学https://emedicine.medscape.com/article/956278-overview
Miale、John B.実験室医学:血液学。 5位… 1977年、C.V.モスビー(C.V.Mosby,1977年)。
オコネルEM、ナットマンTB。 感染症における好酸球増加症。 Immunol Allergy Clin North Am. 2015;35(3):493-522.
Hematology | Johns Hopkins Medicine Health Library. https://www.hopkinsmedicine.org/healthlibrary/conditions/pathology/hematology_85,P00958
Facts About Blood | Johns Hopkins Medicine Health Library. https://www.hopkinsmedicine.org/healthlibrary/conditions/hematology_and_blood_disorders/facts_about_blood_85,P00083
Lymphocytopenia. National Heart, Lung, and Blood Institute, Bethesda, United States. https://www.nhlbi.nih.gov/health-topics/lymphocytopenia
Chemotherapy-induced neutropenia with mouth ulcers image: Dental Oncology, Ocular & Maxillofacial Prosthetics, Chemotherapy. Princess Margaret Cancer Centre, University of Toronto. http://pmhdentaloncology.ca/chemotherapy.php
Neutropenia. https://www.cancer.net/navigating-cancer-care/side-effects/neutropenia
What Is a Complete Blood Count? https://wb.md/2xMbi3W
Brian Doyle. Hospital Medicine – Monocytosis. https://www.cancertherapyadvisor.com/hospital-medicine/monocytosis/article/601608/
Kellner C. Erythrocyte Sedimentation Rate. https://emedicine.medscape.com/article/2085201-overview#a4. Accessed March 2018.
Mary Territo, David Geffen. Monocytopenia – Hematology and Oncology – MSD Manual Professional Edition https://www.msdmanuals.com/professional/hematology-and-oncology/leukopenias/monocytopenia
Hemostasis – Blood Clot Formation. The McGill Physiology Virtual Lab. https://www.medicine.mcgill.ca/physio/vlab/bloodlab/PT_PTT.htm
マイケル-オサリバン。 凝固スクリーン。 リーズ教育病院NHSトラスト,更新:21/02/17. http://www.pathology.leedsth.nhs.uk/pathology/ClinicalInfo/Haematology/ClottingScreen.aspx