degenerativa förändringar i ryggkotorna och skivorna som utgör ryggraden är vanliga hos äldre. Dessa förändringar kan vara förknippade med antingen artros eller osteoporos. Hos vissa människor kan emellertid dessa förändringar också leda till en sidokrökning i ryggraden.
- vad är degenerativ skolios?
- Vad orsakar degenerativ skolios?
- vilka är symtomen på degenerativ skolios?
- Hur diagnostiseras degenerativ skolios?
- Vad är behandlingen för degenerativ skolios?
- vad är den icke-kirurgiska behandlingen för degenerativ skolios?
- orala läkemedel
- injektioner
- vad är operationen för degenerativ skolios?
- vilka är resultaten för degenerativa skoliosbehandlingar?
- framtida riktningar i behandling
- författare
vad är degenerativ skolios?
degenerativ skolios är en sidokurva i ryggraden som mäter 10 grader eller högre och som utvecklas hos en vuxen vuxen som ett resultat av spinal degeneration.
Vad orsakar degenerativ skolios?
de exakta orsakerna till degenerativ skolios eller associerad ryggradssartros är inte kända, men tillståndet förvärras tydligt av dagligt slitage, mikrotraumor och repetitiva aktiviteter som krossar ryggraden, såsom att använda en jackhammer. Mindre ofta orsakas det av fall eller annat trauma.
för att förstå hur denna process uppstår är det bra att tänka på ryggraden som en serie beniga block, ryggkotorna, som är förbundna med fasettfogar som tillåter rörelse i ryggraden. skivor sitter mellan ryggkotorna och ger dämpning och skydd. Ryggmärgen löper genom ryggradskanalen, en passage som skapas av ryggkotorna.
degenerativa förändringar kan förekomma i skivorna eller fasetterna. När artrit utvecklas i fasettlederna, är det mycket lik den process som sker i de andra lederna i kroppen, med förtunning av ledbrosket och gnugga ihop av benändarna. Skivdegeneration inkluderar skivans inre del: en gelatinliknande substans som kallas nucleus pulposis som börjar torka ut när den åldras, eller den yttre delen av skivan: den tjockt ligamentösa ringfibrosen, som utvecklar rippar och sprickor när den bär. De kumulativa degenerativa förändringarna i alla dessa tre kan resultera i ryggradsstenos, där passagen som omger ryggmärgen och cauda equina blir trånga och nerverna komprimeras omkretsvis.
vilka är symtomen på degenerativ skolios?
patienter med degenerativ skolios söker vanligtvis läkarvård när de upplever smärta eller andra symtom i rygg, höft, skinkor eller ben, enligt Matthew E. Cunningham, MD, PhD, assistent som går på ortoped på sjukhus för speciell operation.
smärta i ryggen är vanligtvis relaterad till ryggradsartros eller muskelspasmer och kan stråla ut i skinkorna, låren och höfterna. Dessa kallas axiella symtom. Radikulära symtom är resultatet av kompression eller klämning av en nerv, och kan innefatta skottvärk, som ibland beskrivs av patienter som ”blixtbultar”, ischias eller domningar i benen. Dessa smärtor kan ta olika vägar ner i benet och foten, beroende på de specifika nerverna som komprimeras i det drabbade området av ryggraden.
en annan manifestation av en komprimerad nerv är muskelsvaghet i benet eller foten; ett exempel kan vara ett tillstånd som kallas fotfall, där patienten har svårt att lyfta fotens främre del. Patienter med degenerativ skolios som har utvecklat stenos kan också uppleva trötthet när man går eller en tyngd i benen som avtar när han eller hon lutar sig framåt eller sätter sig ner.
Hur diagnostiseras degenerativ skolios?
en ortopedisk kirurg kommer att få patientens historia, genomföra en fysisk undersökning och beställa fullständiga röntgenbilder i ryggraden, EOS-bilder med låg dos eller i vissa fall en CT-skanning för att bekräfta en diagnos för degenerativ skolios.
dessa bilder kommer att tas av hela ryggraden från både framsidan och från sidan. EOS-avbildning gör att dessa kan tas samtidigt, utan att patienten behöver omplaceras. CT-skanningar kan kan ge ytterligare detaljer, inklusive bevis på artros i fasettfogarna eller närvaron av små ryggradsfrakturer som kanske inte syns på röntgenbilder.
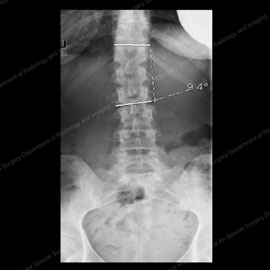
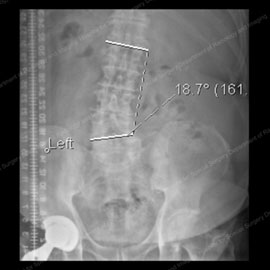
figurer 1 & 2: röntgenstrålar som visar degenerativ skolios i sina första steg (vänster) och i ett mer progressivt fall (höger).
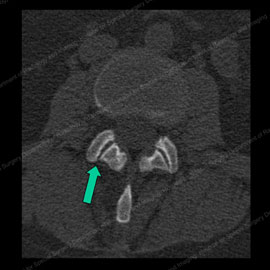
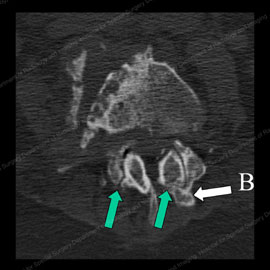
Figur 3 (vänster): CT-skanning som visar normala fasettfogar med en grön pil som pekar på de släta och vanliga fogytorna. Figur 4( höger): CT-skanning som visar onormala, osteoartritiska fasettfogar med tunna och oregelbundna ledytor (visas med de gröna pilarna) och bensporrar (noteras med bokstaven B).
Magnetic resonance imaging (MRI) kan också användas för att få information om nerver, skivor och mjukvävnad i ryggraden. Detta är särskilt användbart för att bestämma orsaken till radikulära symtom i benen.
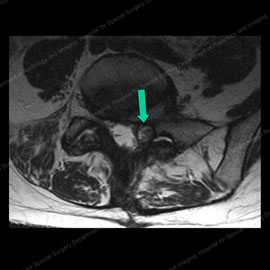
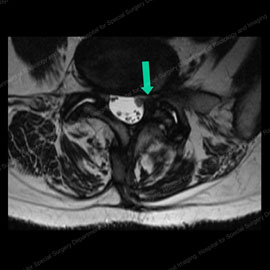
Figur 5 (vänster): Mr av en patient med en fasettcyst (visad av Han grön pil) som orsakar kompression av nerver. Figur 6 (höger): Mr av samma patient efter fasettinjektion och cystbrott (visad av den gröna pilen), vilket helt lindrar kompressionen och eliminerar patientens smärta.
Vid bedömning av en patient i vilken degenerativ skolios misstänks tittar den ortopediska ryggkirurgen på vinklarna i ryggraden samt balansen mellan inriktning mellan huvud, ryggrad och höfter. Om en kurva är närvarande är det viktigt att bedöma om det sannolikt kommer att utvecklas och att hitta andra faktorer som kan bidra till patientens deformitet, såsom spondylolistes, ett tillstånd där en ryggkotor glider framåt, bakåt eller i sidled i förhållande till ryggkotan nedan. Spondylolistes antyder instabilitet i ryggraden och kan producera stenos (onormal förträngning av ryggradskanalen), smärta och ibland nervskada.
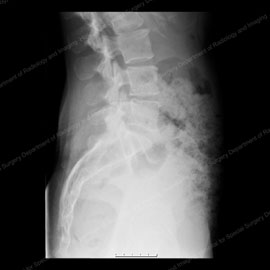
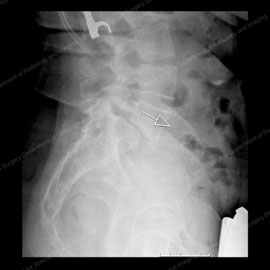
Figur 7 (vänster): röntgen som visar en sidovy (från sidan) av en normal ryggrad. Figur 8 (höger): röntgen som visar främre spondylolistes, även känd som anterolistes. Notera den vita skisserade pilen som pekar på den drabbade kotan.
Vad är behandlingen för degenerativ skolios?
behandling kan antingen vara kirurgisk eller icke-kirurgisk, från fall till fall. Många patienter kan undvika operation och uppnå smärtlindring från icke-operativa medel.
vad är den icke-kirurgiska behandlingen för degenerativ skolios?
icke-kirurgiska behandlingar inkluderar:
- undvikande av aktiviteter som förvärrar symtomen
- fysisk terapi, pilates eller yoga för att stärka musklerna
- fuktig värme eller kyla
- akupunktur
- ryggradsmanipulationer
- oral medicinering
- injicerade läkemedel
orala läkemedel
patienter som inte svarar på aktivitetsundvikande eller fysioterapiåtgärder kan hitta lättnad med orala läkemedel. För ryggsmärta kan ortopeden rekommendera antingen ett icke-steroidalt antiinflammatoriskt läkemedel (NSAID) som ibuprofen eller naproxen, eller ett läkemedel från COX-2-hämmarklassen av läkemedel, såsom celecoxib.
för radikulära symtom kan läkemedel som minskar inflammation i nerverna och omgivande mjukvävnader förskrivas, eller läkemedel som minskar ”överaktivitet” i nerver (neuroleptika) kan användas för att begränsa symtomen. Även om de neuroleptiska medlen (som gabapentin eller pregabalin) kan vara mycket effektiva, sänker de också funktionen hos normala nerver och kan lämna patienter med en ”gummiaktig” känsla i benen; dessutom rapporterar vissa patienter som tar dessa läkemedel att de känner sig sömniga mycket av tiden, en bieffekt som kan blekna med tiden. Antidepressiva medel kan också förbättra radikulära symtom, även om den involverade mekanismen inte är väl förstådd.
Dr Cunningham konstaterar att oxikodon är en vanlig och typisk narkotisk att använda i sällsynta fall för att hantera extrema smärtsymptom. ”Narkotika kan erbjuda effektiv smärtlindring på kort sikt; till exempel i veckan eller så fram till operation eller i några veckor efter operationen”, säger han. ”Dessa läkemedel är emellertid inte ett bra val på lång sikt eftersom patienten rymmer dosen och kräver allt större doser av läkemedlet för att uppnå smärtlindring. Dessutom blir de så småningom ineffektiva.”
injektioner
om orala läkemedel inte ger tillräcklig lindring för axiella och / eller radikulära symtom i rygg och ben, kan patienten hänvisas till en läkare som är specialutbildad i fysiatri eller smärtlindring för injektionsbaserad behandling.
för ryggsmärta på grund av symtom som kommer från fasettfogarna kan specialisten besluta att utföra en fasettinjektion. Fasetinjektioner levererar två läkemedel direkt i leden: ett bedövande medel och en kortikosteroid som är avsedd att minska inflammation.
”injektioner kan vara till hjälp på två sätt”, förklarar Dr Cunningham. ”Om patienten känner sig dum eller ”rolig” i det injicerade området, men smärtan fortfarande finns där, vet vi att vi inte har hittat den problematiska fasettleden. Men om smärtan försvinner, vet vi att vi har hittat rätt fasettled som är ansvarig för att orsaka smärtsymtomen. Vid denna tidpunkt minskar kortisonen inflammation och minskar – eller i vissa fall helt – smärta under några veckor till månader.”Eftersom mer än en fasettled kan påverkas vid degenerativ skolios kan patienten kräva flera injektioner.
om smärta återkommer efter fasettinjektionerna kan specialisten överväga en fasetthizotomi, där en speciell termisk sond sätts in nära en liten nerv strax utanför den smärtsamma fasettleden. Sonden kan sedan värmas upp där den kommer i kontakt med nerven och tjänar till att förstöra nerven. Denna process av rhizotomi effektivt ”stänger av” smärtsignaler till hjärnan. Denna procedur kan ge flera månader till år av lättnad.
hos patienter som endast upplever bensymtom kan en epidural steroidinjektion övervägas. Konceptet med en epidural injektion är att nålen styrs antingen från mittlinjen eller från sidan, och nålspetsen avanceras till ett område nära en av ryggmärgen som antingen är inflammerad eller irriteras av inflammatorisk vävnad. En något annorlunda epidural teknik kallas en caudal, där nålen sätts in vid ryggraden. Med någon av de använda teknikerna är syftet att leverera kortikosteroider för att bada de drabbade nervrötterna, vilket minskar inflammation och smärta (se Figur 6 ovan).
Injektionsterapi kan fortsätta att vara effektiv under en tid; patienter i vilka det är ineffektivt, eller i vilka det blir ineffektivt, kan så småningom vara kandidater för operation.
vad är operationen för degenerativ skolios?
en patient kan kräva en spinal fusion, spinal dekompressionskirurgi eller båda. Om patientens smärta är begränsad till ryggen och degenerativa förändringar i fasettlederna kan fusion i det drabbade området rekommenderas.
vid fusionskirurgi är ryggkotorna i huvudsak ”svetsade” tillsammans, med skruvar eller annan instrumentation som används för att säkra och immobilisera benet. Målet är att eliminera smärtan i samband med rörelse i det området.
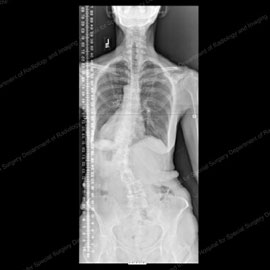
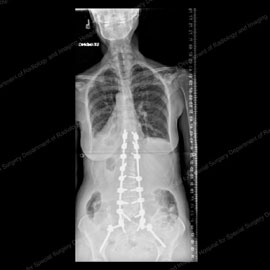
Figur 9 (vänster): röntgen av en patient med degenerativ skolios (50+ grader) och lateral spondylolistes före fusionskirurgi. Figur 10 (höger): Röntgen av samma patient efter fusionskirurgi med instrumentation, vilket eliminerade hennes listes och reducerade hennes kurva till 10 grader.
i närvaro av ryggradsstenos och radikulära symtom utförs dekompressionskirurgi (även känd som laminektomi) för att ta bort trycket från nerverna, ett förfarande som innebär avlägsnande av benstrukturer, ligament och i vissa fall andra mjuka vävnader som hjälper till att stödja ryggraden.
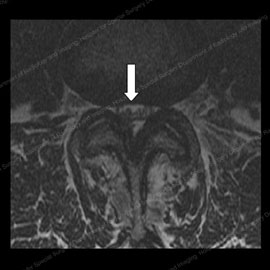
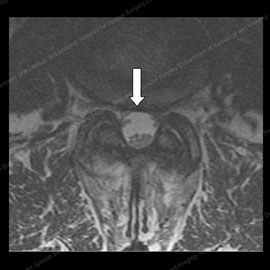
Figur 11 (vänster): MRT av en patient före ryggradskirurgi, med ett triangulärt nervutrymme (visas med den vita pilen). Figur 12 (höger): Mr av samma patient efter ryggradssomkompressionskirurgi, med ökat nervutrymme och 90% förbättring av stenos och radikulära symtom.
” vid bestämning av lämplig operation måste vi titta på hela ryggraden”, säger Dr Cunningham. ”Till exempel, även om patienten med degenerativ skolios endast kan ha radikulära symtom, om vi bara utför en dekompression och inte stabiliserar skoliosen, kan den resulterande instabiliteten som genereras av avlägsnande av ben och ligament vara problematisk. Därför kan fusion vara nödvändig, förutom dekompressionen, för att upprätthålla ryggradens stabilitet. Om vi finner spondylolistes på en eller flera nivåer av ryggraden, kan vi förvänta oss att denna deformitet utvecklas, och vi behöver vanligtvis ta itu med detta med en kombinerad dekompression och fusion också.”
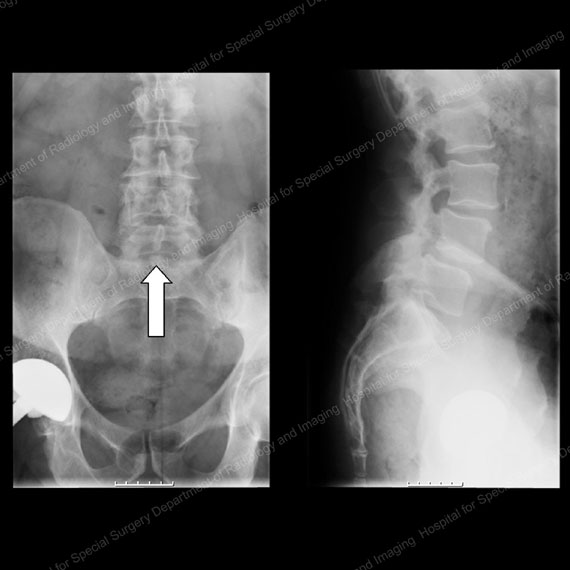
figurerna 13 & 14: Röntgenstrålar som visar patienten från framsidan (vänster) och sidan (höger) före dekompression och fusionskirurgi för stenos och anterolistes. Notera benet i mitten av ryggradskanalen i bilden till vänster, som visas av den vita pilen.
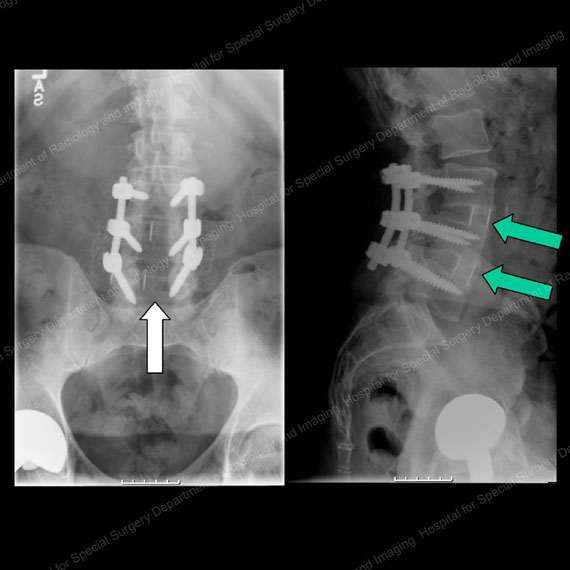
figurer 15 & 16: Röntgenstrålar som visar samma patient framifrån (vänster) och sida (höger) ett år efter dekompression och fusionskirurgi. Observera frånvaron av ben i mitten av kanalen i bilden till vänster, som visas av den vita pilen, på grund av dekompressionen. Observera också det utmärkta fusionsbenet som produceras i burarna mellan ryggkropparna i bilden till höger, som visas av de gröna pilarna. Instrumentet (stavar och skruvar) kan ses i mitten av varje bild.
”vårt mål i kirurgi är att lindra smärtan, återställa och upprätthålla stabilitet och att korrigera kurvan så mycket som är säkert möjligt”, säger Dr Cunningham. För att skydda patienten under operationen övervakas nerverna genom ledningar som är fästa vid huden i armar och ben, som sedan ansluts till en dator för tolkning och övervakas av en HSS-neurolog.
vilka är resultaten för degenerativa skoliosbehandlingar?
för majoriteten av patienter med degenerativ skolios kan smärtlindring eller reduktion uppnås med aggressiv användning av icke-kirurgiska åtgärder. Hos patienter för vilka kirurgi blir nödvändigt varierar resultaten med det underliggande problemet. Patienter som genomgår dekompression för stenos eller radikulära symtom har nästan alltid en förbättring av symtomen. De vars smärta, domningar eller svaghet var intermittent före operationen tenderar att uppleva den största fördelen.
patienter med degenerativ skolios som genomgår fusion av ryggraden för isolerad ryggsmärta har resultat som är jämförbara med de som uppnåtts hos patienter med degeneration och raka spines.
goda resultat baseras också på lämplig bedömning av kirurgiska kandidater av ett tvärvetenskapligt team, konstaterar Dr Cunningham, särskilt i en äldre befolkning. ”När vi överväger operation måste vi fråga:” har patienten andra medicinska problem som gör det svårt att tolerera operation eller att delta i rehabilitering? Tar hon eller han något läkemedel som kommer att störa kirurgi och återhämtning, och är det nödvändigt att stoppa dessa mediciner tillfälligt?””
framtida riktningar i behandling
För att fortsätta förbättra resultaten i behandlingen tittar Dr Cunningham och hans kollegor på HSS på sätt att optimera benvävnad. Ämnen som kallas benmorfogena proteiner (BMP) kan faktiskt hjälpa till att bygga ben och har redan en roll för att öka ryggmärgsfusioner. Att säkerställa att patienter inte är vitamin D och / eller kalciumbrist kan dessutom bidra till att stärka benet och förbättra patientens förmåga att tolerera införandet av stavar, skruvar och annan instrumentering efter behov. Användning av systemiska benbyggnadsmedel (teriparatid och abaolparatid bland andra) utvärderas också som möjliga fusionsförstärkande medel i ”verktygslådan” för interventioner som ska övervägas för att optimera framgången för ryggradsfusionsoperationer.
minimalt invasiva kirurgiska tekniker har blivit mainstream under de senaste 10 åren, särskilt eftersom detta hänför sig till implantatburar och lumbar interbody fusions (LIFs) som gjorts i ryggraden. (Dessa inkluderar främre LIF eller ALIF, lateral eller transforamenal/posterior ). På senare tid har användningen av datorassisterad navigering möjliggjort placering av de bakre stavarna och skruvarna perkutant, och under de senaste åren har vi utvecklats till robotassisterade operationer som ytterligare har förfinat noggrannheten, precisionen och säkerheten för minimalt invasiv kirurgi för de flesta procedurer som behövs för att behandla dessa patienter. Dessa framsteg minimerar mjukvävnadstrauma, gör operationen bättre tolererad av patienter och låter dem bli mobila igen snabbare efter operationen.
”det här är bra för patienter som behöver korta fusioner eller längre fusioner som är enkla”, konstaterar Dr Cunningham. ”Men för dem som behöver mer omfattande operationer som involverar dekompressioner och fusioner kan traditionella ”öppna” tillvägagångssätt vara oundvikliga.”
Om du vill ha mer information om behandling av degenerativ skolios hos HSS, vänligen kontakta oss online på HSS Connect eller ring 1.877.606.1555.
uppdaterad: 6/25/2020
sammanfattning utarbetad av Nancy Novick; bilder av HSS Institutionen för radiologi och Imaging
författare

assistent deltar ortoped, sjukhus för specialkirurgi
biträdande Professor i Ortopedisk Kirurgi, Weill Cornell Medical College