Hammertoe ist eines der häufigsten Probleme für Fuß- und Knöchelchirurgen, bei denen sich der Patient über Schmerzen und die Unfähigkeit beschwert, das Gewicht des betroffenen Fußes zu tragen. Es ist gekennzeichnet durch ein verlängertes Metatarsophalangealgelenk von fünf Grad oder mehr, ein gebeugtes proximales Interphalangealgelenk (PIP) von fünf Grad oder mehr und ein überstrecktes distales Interphalangealgelenk.8Die Deformität betrifft im Allgemeinen den zweiten Zeh10kann aber auch den fünften Zeh betreffen.
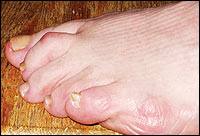
Abbildung 2: Erste Woche, Hammertoe-Deformität der zweiten Phalanx.
Es stehen chirurgische und konservative Behandlungsmöglichkeiten zur Verfügung, um Schmerzen zu lindern und die mit der Deformität verbundene Funktion wiederherzustellen. Bisher haben chirurgische Behandlungen mäßige Erfolge mit einer relativ hohen Rezidivrate der Deformität gezeigt. Konservative Behandlungsmöglichkeiten wie Schienung werden im Allgemeinen empfohlen, wenn die Wiederherstellung einer angemessenen Funktion und die Linderung von Schmerzen ohne Operation erreicht werden können oder wenn der Patient keine Operation wünscht oder ein schlechter Kandidat für eine Operation ist.
Bei der Durchsicht der Literatur stellten wir fest, dass die konservative Behandlung der Schienung bei der Behandlung von Schmerzen im Zusammenhang mit Hammertoe nicht untersucht wurde. Daher untersuchten wir die Auswirkungen der Schienung auf eine 52-jährige Frau, die sieben Monate lang Schmerzen berichtete, die auf den dorsalen Aspekt des Interphalangealgelenks der zweiten Phalanx und die plantare Oberfläche des zweiten Mittelfußkopfes lokalisiert waren. Sie hatte auch eine eingeschränkte Fähigkeit zu stehen oder zu gehen, ohne Schmerzen zu haben.
Nach einem zehnwöchigen, täglichen Behandlungsschema der Schienung des betroffenen Zehs hatte der Patient keine Schmerzen und keine Einschränkungen beim Gehen oder Stehen. Die statistisch signifikante Verbesserung mit der Schienung dieses Patienten rechtfertigt zusätzliche Studien mit größeren Populationen, um die Auswirkungen der Schienung auf Hammertoe zu fördern und festzustellen.
Risikobewertung
Hammertoe ist in der Regel eine erworbene Deformität1betroffen sind Frauen über 309,7 Jahre und Sportler, die über Schmerzen beim Laufen klagen. Identifizierte Risikofaktoren für die Entwicklung von Hammertoe können die folgenden sein:5,7,8,9,10
•Pes cavus or pes planus, ankle equines, abnormal toe length or position, neuromuscular dysfunction, inflammatory disease, diabetes, trauma, hallux valgus, biomechanical dysfunction, muscle imbalances, improperly fitted shoes and/or hosiery, and higher heeled shoes.
Conservative Hammertoe Treatments
- Debridement, orthodigita, corticosteroid injections, nonsteroidal anti-inflammatory medication, orthoses, shoe modification, and patient education.10,7Kallus Trimmen, um die Symptome von Schmerzen zu verwalten, und Übung, um die Fußmuskulatur zu stärken.7,6
Chirurgische Hammertoe-Behandlungen
- Arthrodese, das am häufigsten verwendete chirurgische Verfahren verschiedener Art, hat eine Vielzahl von Komplikationen, die auftreten können, einschließlich postoperativer Metatarsalgie, Infektion mit Fixierung, Taubheit und / oder Instabilität des Gelenks.
- Resektionsverfahren, die entweder einen Teil oder die gesamte Phalanx beinhalten. Komplikationen können Metatarsalgie, wiederkehrende Deformität, Steifheit, Kallusbildung und Flexionsdeformität sein.
- Die Weichteilimmobilisierung ist das am wenigsten genutzte digitale chirurgische Verfahren. Auch hier waren Metatarsalgie, wiederkehrende Deformität, Steifheit und Kallusbildung Komplikationen bei dieser speziellen Methode.
Diese Risikofaktoren führen nicht unbedingt zu Deformitäten, sondern können sich aufgrund altersbedingter Ineffizienzen der Sohle entwickeln, obwohl Risikofaktoren vorhanden oder nicht vorhanden sind.9
Schmerzen sind nicht immer mit Hammerzehen verbunden, aber wenn dies der Fall ist, befindet sich der primäre Ort des Schmerzes an der plantaren Oberfläche des Mittelfußkopfes, wenn sich die proximale Phalanx in Dorsalflexion befindet und sich der Mittelfußkopf in Plantarflexion befindet und in die Fußsohle drückt.7Wie die Deformität fortschreitet, wird es zur Entwicklung von schmerzhaften Schwielen unter dem prominenten Mittelfußkopf und über den prominenten PIP-Gelenken führen.5Patients in den fortgeschrittenen Stadien der Hammertoe kann mit Folgen wie Schleimbeutelentzündung, Sehnenscheidenentzündung, Gangstörungen und degenerative Gelenkerkrankungen präsentieren.10
Die Diagnose von Hammertoe erfolgt durch Auswertung historischer und physikalischer Befunde sowie Interpretation diagnostischer Verfahren, zu denen auch Röntgenaufnahmen gehören können.10, 7Wenn der Patient einen chirurgischen Eingriff gewählt hat, sind Labortests und zusätzliche diagnostische Tests einschließlich Nervenleitungsgeschwindigkeit und nichtinvasiver Gefäßtests erforderlich.10
Auswertung des Studienteilnehmers
Der Beginn der Schmerzen des Patienten war heimtückisch und hatte etwa sieben Monate gedauert. Sie berichtete von Schmerzen im dorsalen Aspekt des zweiten PIP-Gelenks und der plantaren Oberfläche des zweiten Mittelfußkopfes. Ihr Schmerz nahm mit der Aktivität zu und würde sich mit nicht belastender Aktivität auflösen, aber sie berichtete keine Veränderungen in der Empfindung.
 |
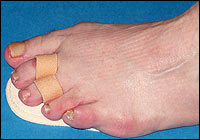 |
|
Abbildung 3: Richtige Technik zum Anziehen der Zehenrichtschiene. |
|
Frühere Behandlungen für ihren Zustand beinhalteten das Tragen von Schuhorthesen, die von ihrem Podologen verschrieben wurden, um die Pronation zu korrigieren, die im Verdacht stand, zur Hammertoe-Deformität beizutragen. Die Patientin nahm auch 800 mg Ibuprofen, wie es für Schmerzen benötigt wurde, aber im Laufe eines Monats war die Behandlung nicht erfolgreich bei der Verringerung ihrer Behinderung. Ein chirurgischer Eingriff wurde empfohlen.
Um das Ausmaß der Deformität zu beurteilen, haben wir mehrere Messungen durchgeführt, einschließlich Bewegungsbereichsmessungen, und Folgendes gefunden:
- Die Ruheposition des Kalkaneus betrug fünf Grad des Kalkanealvalgus in entspannter Haltung und wurde im Stehen und bei voller bilateraler Belastung gemessen.
- Nicht belastende manuelle Muskeltests ergaben 4/5 Schwäche der PIP-Flexion und 3/5 Schwäche der PIP-Extension, 12mit beiden Bewegungen, die Schmerzen verursachen. Andere Muskeltests der unteren Extremitäten wurden als normal angesehen.
- Der Bewegungsbereich der Zehen wurde von zwei Untersuchern mit einem Standard-150-Grad-Goniometer gemessen.4Der Ruhebereich des PIP-Gelenks betrug 42 Grad, und der passive Bewegungsbereich betrug 67 Grad für die PIP-Flexion und -2 Grad für die PIP-Extension.
- Das dorsalflexierte PIP-Gelenk wurde in der Ruhehöhe in Millimetern gemessen, während der Patient in einer entspannten Haltung stand. Die Höhe der dorsalen Oberfläche des Zackengelenks betrug 3,5 mm von der ebenen Standfläche.
Aus diesen Messungen haben wir einen direkten Zusammenhang zwischen der Höhe des Zackengelenks und der Reizung des Gelenks durch die Zehenbox von Schuhen angenommen. Indem wir die Höhe des PIP-Gelenks verringerten, folgerten wir, dass mit dem Tragen von Schuhen eine Abnahme der Schmerzen einhergehen würde, die mit einer Abnahme der Deformität korrelieren würde.
Basierend auf dieser Schlussfolgerung haben wir uns entschieden, auf einen chirurgischen Eingriff zugunsten einer Schienung zu verzichten, um die mit der geringeren Zehendeformität verbundenen Schmerzen zu lindern.
Behandlungsmöglichkeiten
Das Hauptziel der Behandlung von Hammertoe ist es, Patienten von ihren Symptomen zu befreien. Zu Beginn der Deformität ist der Zeh flexibel und kann mit nicht-invasiven Behandlungen wie Schienung und Hornhautbesatz behandelt werden. Wenn die Deformität anhält, kann sie steifer werden und nicht mehr auf konservative Behandlungen ansprechen, was einen chirurgischen Eingriff erfordert.Es ist überraschend, dass, obwohl die digitale Chirurgie die häufigste Behandlung für Hammertoe ist, nur sehr wenige Daten verfügbar sind, um zu bestimmen, welches Verfahren am effektivsten wäre. Für den Fallstudienteilnehmer haben wir uns entschieden, die Symptome mit einer Schienung der Stelle mit einem Doppelzehenglätter zu behandeln. Wir sagten voraus, dass die Schienung das Schmerzsymptom reduzieren würde, indem die plantarflexierten Mittelfußköpfe und die dorsalen PIP-Gelenke druckentlastet würden.5
Studienergebnisse
Nach der Diagnose und einer Intervention begann die Patientin mit dem Behandlungsschema, den Doppelzehenglätter über einen Zeitraum von zehn Wochen bis zu ihrer maximalen Toleranz zu tragen. In der ersten Woche war die Patientin durchschnittlich fünf Stunden pro Tag in der Schiene und in der zweiten Woche durchschnittlich 11 Stunden pro Tag.
Am Ende der Studie erhöhte sich die Stehtoleranz der Patientin von einer Stunde auf uneingeschränkt; ihre Gehtoleranz stieg von 20 Minuten auf unbegrenzt. Sie war zu ihren regelmäßigen Geh- und Trainingsprogrammen zurückgekehrt und war nicht mehr durch Schmerzen eingeschränkt. Diese funktionellen Zuwächse gingen mit objektiven Verbesserungen der Mobilität einher.
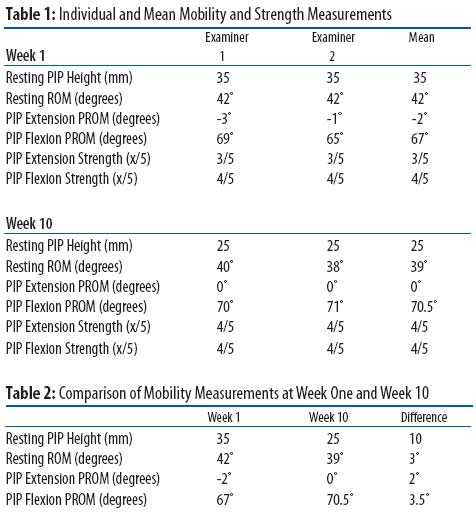
Bei Bewegungsbereichstests wurden geringfügige Erhöhungen festgestellt, und die Höhe der ruhenden PIP-Verbindung verringerte sich um 10 mm. Diese Verbesserung war insofern signifikant, als das Zackengelenk nicht mehr durch die Zehenbox ihrer Schuhe irritiert wurde.
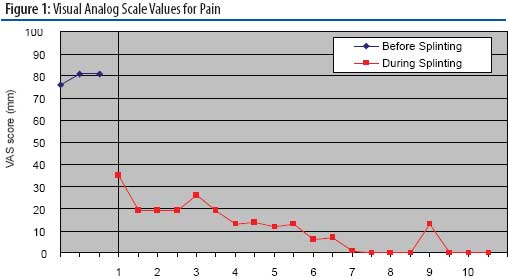
In Bezug auf Schmerzen hatte der Patient zu Beginn der Studie eine visuelle Analogskala (VAS) Schmerzmessung von 79 mm vor der Schienung. Nach zehnwöchiger Schienung betrug der VAS-Score 0 mm.
In der Literatur wurde eine Reduktion des VAS-Scores um 13 mm als statistisch klinisch signifikant berichtet.13,1
Es ist interessant festzustellen, dass zu Beginn der neunten Woche der Schmerzwert des Probanden von einem Trend von 0 mm auf 13 mm auf dem VAS anstieg. Die Person gab an, dass sie die Schiene wegen einer Reizung, die sie erlebte, vier Tage lang nicht trug. Sobald die Reizung abgeklungen war, benutzte sie weiterhin die Schiene.
Entsprechend den Angaben in der Literatur empfehlen wir dem Patienten, die Schiene weitere fünf Monate zu verwenden.7
Karen Oscar und Rachel Morris sind Absolventen des Masterstudiengangs Physiotherapie der Quinnipiac University.Russell Woodman, PhD, ist Forschungsberater und Professor für Physiotherapie an der Quinnipiac University. Kim Norton, ein freiberuflicher Schriftsteller mit Sitz in Mount Laurel, New Jersey, trug redaktionelle Unterstützung zu diesem Artikel bei.
-
Bijur PE, Silber W, & Gallagher EJ. (2001) Die Bedeutung der visuellen Analogskala für die Messung akuter Schmerzen. Acad Emerg Med, 8(12):1153-1157.
-
Gallagher EJ, Liebman M, & Bijur (2001) PE. Prospektive Validierung klinisch wichtiger Veränderungen der Schmerzschwere, gemessen auf einer visuellen Analogskala. Ann Emerg Med, 38(6):633-8.
-
Harmonson JK, & Harkless LB. (1996) Operative Verfahren zur Korrektur von Hammerzehen, Klauenzehen und Schlägelzehen; eine Literaturübersicht. Clin Podiatr Med, 13,(2): 211-20.
-
Hislop H, & Montgomery J. (2002) Muskeltests: Techniken der manuellen Untersuchung. 7. Aufl. New York: Saunders.
-
Hossain S, Dhukaram V, Sampath J, & Barrie JL. (2003) Die Entwicklung von nicht-rheumatoiden Klauenzehen. Fuß Knöchel Surg , 9:113-18.In:
-
Howell DW. (1988) Therapeutische Übungen und Modalitäten. In: Hunt GC, Hrsg. Phys Ther Fuß und Knöchel (S.257-84). Edinburgh: Churchill Livingstone.Hurwitz S. (1999) Hammertoe bei Erwachsenen: Anerkennung und klinisches Management. J Musc Med, 16(8): 460-66.
-
Frau Myerson, & Shereff MJ. (1989) Die pathologische Anatomie von Klauenzehen und Hammerzehen. J Knochengelenk Surg. 71-A (1): 45-49.
-
Scheck M. Ätiologie der erworbenen Hammertoe-Deformität. (1976) Clin Orth und verwandte Forschung 123: 63-69.Schuberth, JM. Hammertoe-Syndrom. Fuß Knöchel 1999; 38(2): (166-78).In:
-
Sorto, LA. (1974) Chirurgische Korrektur von Hammerzehen. J. Am. Podologie. Assoc. 64(12): 930-40.
-
Reese NB, & Bandy WD. (2002) Bewegungsumfang und Muskellänge der Gelenke. New York: Saunders.
-
Todd KH, Funk KG, Funk JP, & Bonacci R. (1996) Klinische Bedeutung der gemeldeten Veränderungen der Schmerzschwere. In: Ann Emerg Med. 27(4): 485-9.