US Pharm. 2020; 45 (2): HS7-HS12.AKUTT koronarsyndrom (ACS) Er en vanlig årsak til sykelighet og dødelighet i Usa. I 2014 hadde mer enn 1,3 millioner sykehusutslipp, inkludert 71% av pasientene med hjerteinfarkt, en primær eller sekundær diagnose AV ACS. Riktig behandling AV ACS og riktig bruk av farmakoterapi er avgjørende for å forhindre tilbakefall av hjertehendelser. Gitt viktigheten av medisinering etterlevelse, farmasøyter spille en viktig rolle I forvaltningen AV ACS og sekundær forebygging.Kardiovaskulær sykdom er den ledende dødsårsaken I Usa, og koronar hjertesykdom er den vanligste årsaken til kardiovaskulær død.1 begrepet akutt koronarsyndrom (ACS) omfatter de tre typer koronar hjertesykdom preget av akutt myokardisk iskemi og / eller hjerteinfarkt (MI).2 Denne artikkelen vil gjennomgå ACS, nåværende behandlinger og sekundære forebyggende anbefalinger og vil markere viktige områder for apoteksintervensjon.
ACS er en vanlig årsak til sykelighet og dødelighet. Hvert 40. sekund opplever NOEN I USA ET MI.1 i 2014 hadde mer enn 1,3 millioner sykehusutslipp, inkludert 71% av PASIENTENE med MI, en primær eller sekundær diagnose AV ACS.1 Hanner opplever ACS oftere enn kvinner gjør, med et forhold på omtrent 1,4: 1.1
OVERSIKT OVER SYKDOMSTILSTAND
ACS skyldes den plutselige ubalansen i myokardisk oksygenbehov og-forsyning, oftest sekundært til obstruksjon av blodstrømmen i kranspulsåren.2 Obstruksjon kan oppstå ved brudd eller erosjon av en sårbar, lipidbelastet, aterosklerotisk plakk med en fibrøs hette som delvis eller helt okkluderer en koronararterie.2,3 Forstyrrelse av fibrøs hette stimulerer trombogenese.2,3 Trombusdannelse og vasospasme i kranspulsåren reduserer blodstrømmen og forårsaker iskemisk brystsmerter, det klassiske symptomet PÅ ACS.2,3 trykklignende brystsmerter utstråler ofte til venstre arm, nakke eller kjeve.3 Ledsagende symptomer kan omfatte dyspnø, svette, kjølig eller klam hud, kvalme, oppkast og uforklarlig tretthet.3 medianalderen FOR ACS-diagnose i USA er 68 år.2
DIAGNOSE
ACS er delt inn i tre diagnoser: ST-segment elevasjon MI (STEMI), typisk assosiert med fullstendig koronar okklusjon; ikke–st-segment elevasjon MI (NSTEMI); og ustabil angina (UA).2-4 Differensiering av acs-subtyper er basert PÅ EKG-endringer og tilstedeværelse av hjertebiomarkører.2 STEMI er preget AV vedvarende st-høyde PÅ EKG, med frigjøring av biomarkører, som hjerte-troponiner, som indikerer myokardisk nekrose.4 om 75% av pasientene med ACS har ikke–st-segment elevasjon ACS (NSTE-ACS), som inkluderer NSTEMI og UA.2 NSTE-ACS har ikke vedvarende st-høyde PÅ EKG.2 Pasienter diagnostisert MED NSTEMI har forhøyede hjertebiomarkører, mens de med UA ikke gjør det.2 Pasienter med NSTE-ACS har vanligvis flere komorbide tilstander enn pasienter med STEMI.2
Generell Behandling
Behandling FOR ACS er tidsfølsom, mangesidig og avhengig av en spesifikk diagnose. American College Of Cardiology (ACC) og American Heart Association (Aha) har utviklet flere praksis retningslinjer for behandling og sekundær forebygging AV ACS.2,4-6 disse retningslinjene, som danner grunnlaget for denne gjennomgangen, bør konsulteres for mer detaljert informasjon.
Reperfusjonsterapi
Rask gjenoppretting av koronar perfusjon er hjørnesteinen I STEMI-behandling.3,4 Reperfusjon, som kan oppnås via mekanisk (f. eks. primært perkutan koronar intervensjon) eller farmakologisk (f.eks. fibrinolytisk) bør gis til alle pasienter med ST-ELEVASJONSINFARKT som har hatt iskemiske symptomer i mer enn 12 timer.4 Primær PCI i det berørte området innen 90 minutter etter sykehusets ankomst foretrekkes fremfor fibrinolytisk behandling når tiden til behandlingsforsinkelse er kort og sykehuset er i stand TIL å UTFØRE PCI.4 PCI er ofte ledsaget av plassering av bare-metall eller narkotika-eluerende stenter.4 hvis PCI ikke er mulig, anbefales fibrinolytisk behandling innen 30 minutter etter sykehusets ankomst.4,7 Overføring til ET PCI-kompatibelt sykehus innen 24 timer etter fibrinolyse kan også forbedre resultatene.4,7
NSTE-ACS-pasienter med forhøyet mortalitetsrisiko kan også være kvalifisert for tidlig revaskularisering med PCI eller koronar bypass-graft, mens de som ikke er i høy risiko, kan håndteres med en iskemi-styrt strategi som involverer forsinket PCI eller medisinsk behandling alene.2 omtrent 32% til 40% av pasientene med NSTE-ACS gjennomgår PCI.2 Fibrinolytisk behandling anbefales ikke VED NSTE-ACS på grunn av manglende data som viser fordeler ved mortalitet eller HJERTEINFARKT og økt intrakraniell blødning.2,7
fordelene med tidlig fibrinolytisk behandling er godt etablert hos STEMI-pasienter som ikke kan gjennomgå PCI.4 Tre iv fibrinolytiske midler er tilgjengelige i USA: vevsplasminogenaktivatorene tenecteplase, reteplase og alteplase.8-10 alle utøver en trombolytisk effekt ved å binde seg til fibrin og omdanne plasminogen til plasmin, som deretter bryter kryssforbindelser mellom fibrinmolekyler i trombosen.8-10 Fibrinolytika øker risikoen for blødning og er kontraindisert i situasjoner der overdreven blødning kan oppstå, for eksempel nylig slag og aktiv indre blødning.8-10
Medisinsk Behandling
uavhengig av reperfusjonsstrategi, anbefales dobbelt platehemmende behandling og antikoagulasjon for behandling AV ACS.2,4,5 en rekke antiplatelet og antikoagulant medisiner er tilgjengelige (TABELL 1). Farmasøyter kan spille en nøkkelrolle i medisinbehandling og pasientrådgivning, spesielt om blødningsrisiko.
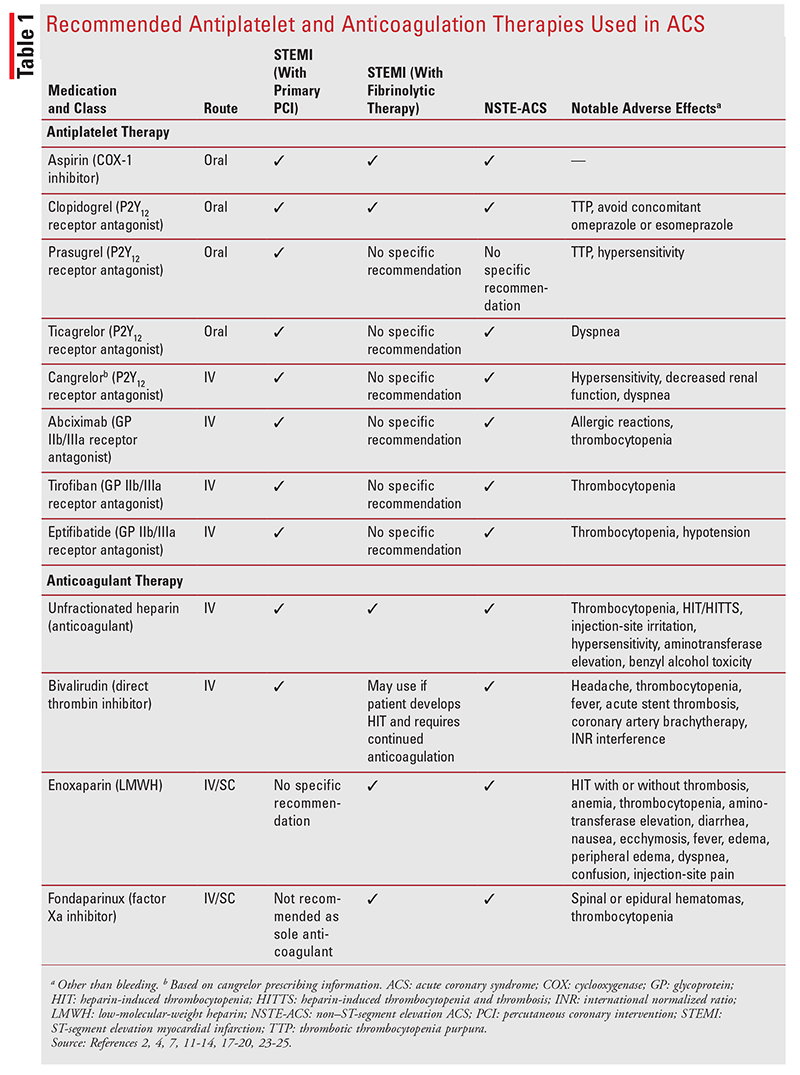
Antiplatelet Terapi: Aspirin Er standarden på omsorg for alle pasienter som presenterer MED ACS.2,4 dens platehemmende effekt medieres gjennom irreversibel inaktivering av blodplatecyklooksygenase-1, som forhindrer syntese av tromboxan A2, en potent agonist for blodplateaggregering.2 Aspirin forhindrer akutt trombotisk okklusjon UNDER PCI, reduserer risikoen for stenttrombose og har påvist gunstige effekter med fibrinolytisk terapi.4 hos pasienter MED NSTE-ACS har aspirin blitt funnet å redusere forekomsten av tilbakevendende MI og død.2 Aspirin bør administreres oralt så snart som mulig ved første presentasjon og fortsettes på ubestemt tid.2,4,7
EN P2Y12-hemmer bør administreres sammen med aspirin hos ACS-pasienter for å gi dobbel platehemmende behandling.2,4 p2y12-hemmere interfererer med blodplateaktivering og-aggregering ved å forhindre at adenosindifosfat bindes til platereseptorstedet P2Y12.11-14 Fire p2y12-hemmere er tilgjengelige I USA; klopidogrel, prasugrel og ticagrelor administreres oralt og er inkludert I ACC / AHA stemi og nste-ACS retningslinjer, mens kangrelor administreres I. V. OG ble godkjent etter siste oppdatering av retningslinjene.11-14 Startdoser AV P2Y12-hemmere bør administreres før eller ved primær PCI eller fibrinolytisk behandling.4 Vedlikeholdsdoser av orale midler skal fortsette i opptil 1 år.2,4
fordelene ved dobbel platehemmende behandling ble først demonstrert i landmark 2001-studien, Klopidogrel i Ustabil Angina For Å Forhindre Tilbakevendende Hendelser (KUR).15 i denne studien fikk mer enn 12 000 nste-ACS-pasienter behandling med aspirin pluss klopidogrel eller aspirin alene.15 etter 12 måneder hadde gruppen aspirin-pluss-klopidogrel redusert risiko for kardiovaskulær død, MI eller slag sammenlignet med gruppen som fikk aspirin alene (9,3% vs. 11,4%; relativ risiko, 0,80; 95% KI, 0,72-0,90; P <.001), uten signifikante forskjeller i episoder av hemorragisk slag eller livstruende blødning.15 i 2005 viste to studier positive resultater for aspirin pluss klopidogrel hos pasienter med STEMI.16 Siden den gang har klopidogrel, prasugrel, ticagrelor og kangrelor blitt undersøkt og sammenlignet I en rekke ACS-studier, som hver viser fordeler og risiko ved en bestemt kombinasjon.2,4,16
Abciksimab, eptifibatid og tirofiban ER IV glykoprotein (GP) iib/IIIa reseptorantagonister som er rettet mot den endelige felles blodplateaggregasjonsveien.2 GP Iib / IIIa-reseptorantagonister kan brukes i tillegg ved PCI hos utvalgte pasienter med STEMI og NSTE-ACS som får ufraksjonert heparin.2,4 på grunn av økt tilgjengelighet av orale antiplatelets, brukes disse midlene mye mindre ofte hos pasienter med ACS.3 Samtidig bruk av aspirin og P2Y12-hemmere har vært forbundet med økt blødningsrisiko, OG GP Iib / IIIa-hemmere anbefales ikke rutinemessig hos pasienter som får antikoagulant bivalirudin.4,7 Intrakoronær administrering av abciximab kan være hensiktsmessig hos noen pasienter.4 hos pasienter med NSTE-ACS foretrekkes tirofiban og eptifibatid.2
ACC / AHA retningslinjer anbefaler ikke en antiplatelet over en annen; de anbefaler at antiplatelet bruk tett speiler bruken i studier og at den individualiseres når det gjelder nytte og risiko.2,4 Blødning, noen Ganger livstruende eller dødelig, er vanligvis den vanligste bivirkningen for platehemmere.2,11-14,17-19
Antikoagulasjonsbehandling: Antikoagulasjonsbehandling spiller en viktig rolle i å håndtere ACS.7 STEMI-pasienter som gjennomgår PCI bør få ufraksjonert heparin titrert til en terapeutisk aktivert koaguleringstid.4,7 Bivalirudin kan også brukes med eller uten tidligere behandling med ufraksjonert heparin og foretrekkes fremfor ufraksjonert heparin pluss en GP Iib/IIIa-antagonist hos pasienter med høy blødningsrisiko.4,7,20 Data om bruk av enoksaparin og fondaparinuks hos disse pasientene er begrenset.4 i Tillegg bør fondaparinuks ikke brukes som eneste antikoagulant med PCI fordi det har vært forbundet med katetertrombose.4 PASIENTER MED STEMI som gjennomgår fibrinolytisk behandling kan gis ufraksjonert heparin, enoksaparin eller fondaparinuks i minst 48 timer og opptil 8 dager eller inntil revaskularisering.4
for pasienter MED NSTE-ACS, er enoksaparin, bivalirudin, fondaparinuks og ufraksjonert heparin alternativer; enoksaparin er det sterkeste anbefalt.2 Enoksaparin eller fondaparinuks administreres S. C. under sykehusinnleggelsen eller inntil PCI utføres.2 HVIS PCI utføres med fondaparinuks, bør ufraksjonert heparin eller bivalirudin administreres for å redusere risikoen for katetertrombose.2 Bivalirudin kan brukes hos pasienter behandlet med en tidlig invasiv strategi inntil diagnostisk angiografi eller PCI.2 Ufraksjonert heparin kan administreres i 48 timer eller inntil PCI.2
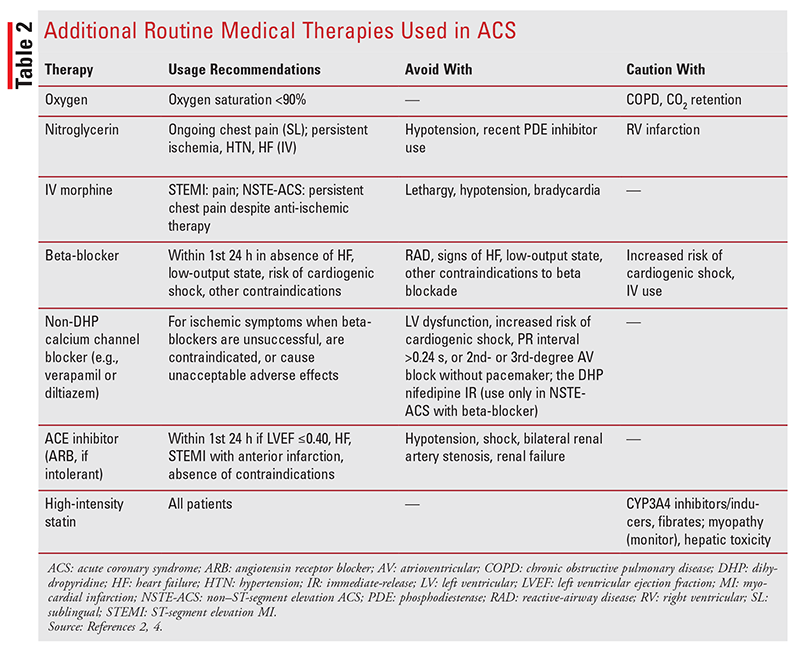
Andre Rutinemessige Medisinske Behandlinger: andre rutinemessige behandlinger for pasienter med ACS er ekstra oksygen, nitroglyserin, iv morfin, betablokkere, kalsiumkanalblokkere, ACE-hemmere og høyintensitetsstatiner (TABELL 2).2,4,7 disse behandlingene kan brukes hos pasienter som opplever STEMI eller NSTE-ACS og gis i kombinasjon med platehemmende og antikoagulasjonsbehandling.
SEKUNDÆR FOREBYGGING
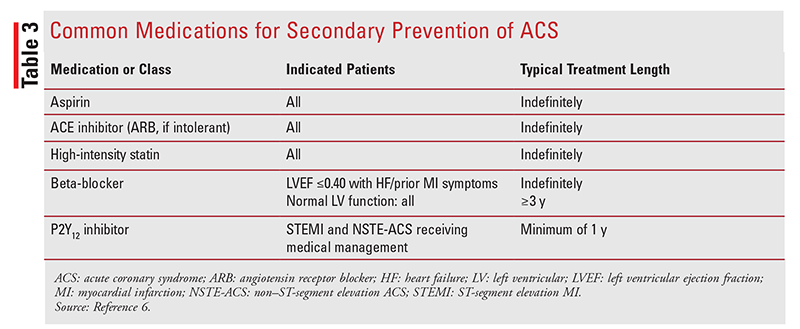
etter at en pasient opplever EN ACS-hendelse, er langtidsbehandling og oppfølging avgjørende for å forhindre en fremtidig hendelse eller død.6 medisiner for sekundær forebygging, inkludert aspirin, ACE-hemmere, statiner, betablokkere og P2Y12-hemmere (TABELL 3), bør initieres før utskrivning fra sykehus.6 andre sekundære forebyggende terapier for vurdering inkluderer blodtrykkskontroll, diabetesbehandling, røykeslutt, vektstyring, egnet fysisk aktivitet, influensavaksine og hjerterehabilitering.6
APOTEKETS ROLLE
medikamentoverholdelse er viktig i behandling og sekundær forebygging av ACS fordi dårlig etterlevelse kan føre til forverrede kardiovaskulære utfall, inkludert økt dødelighet.21,22 En Kanadisk kohortstudie fant at bare 73% AV ACS-pasientene fylte utskriftene 1 uke etter sykehusutslipp, og dødeligheten ved 1 år var høyere hos pasienter som ikke fylte noen mot noen eller alle deres resepter.21 Sekundær etterlevelse (dvs. fortsatt medisinering) ble funnet å være lav i flere studier MED ACS-pasienter, med færre enn 45% av pasientene som fulgte med betablokker eller statinbehandling 1 til 2 år etter EN ACS-hendelse.22 Mulige årsaker til lav etterlevelse varierer fra pasient til pasient, men kan inkludere mangel på motivasjon, glemsomhet, mangel på medisineringsopplæring, depresjon, diettkompleksitet og bivirkninger; i tillegg er eldre pasienter og de med komorbiditeter ofte mindre vedhengende.22 Farmasøyter kan spille en nøkkelrolle i pasientopplæringen ved å forklare behovet for hver medisinering og tegn på bivirkninger, direkte oppfordre pasienten til å fylle på resept og ha poliklinisk apotek gi påfyllingspåminnelser og overvåke overholdelse.
i tillegg til å bistå med etterlevelse, kan farmasøyter bidra til at deres pasienter er foreskrevet alle viktige medisiner på hvert stadium av sykdommen. De kan evaluere legemiddelinteraksjoner og anbefale alternative midler når det er hensiktsmessig(f. eks. bør pasienter som tar klopidogrel ikke få omeprazol eller esomeprazol, noe som signifikant reduserer platehemmende aktivitet).11 Farmasøyter kan utdanne pasienter om medisiner, vanlige bivirkninger og passende livsstilsendringer.6
1. Benjamin EJ, Muntner P, Alonso A, et al. Hjertesykdom og slagstatistikk-2019 oppdatering: en rapport Fra American Heart Association. Sirkulasjon. 2019; 139: e56-e528.
2. Amsterdam EA, Wenger NK, Brindis RG, et al. 2014 Aha / ACC Retningslinje For Behandling Av Pasienter Med Ikke-St-Elevasjon Akutt Koronarsyndrom: en rapport Fra American College Of Cardiology / American Heart Association Task Force On Practice Guidelines. J Am Coll Cardiol. 2014; 64: e139-e228.
3. Makki N, Brennan TM, Girotra S. Akutt koronarsyndrom. J Intensiv Omsorg Med. 2015;30:186-200.
4. O ‘ Hara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF / AHA retningslinje for styring AV ST-elevation myokardinfarkt: en rapport Fra American College Of Cardiology Foundation / American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013; 61: e78-e140.
5. Levine GN, Bates ER, Bittl JA, et al. 2016 ACC / AHA Retningslinje Fokusert Oppdatering På Varighet Av Dual Antiplatelet Terapi Hos Pasienter med Koronararteriesykdom: en rapport Fra American College Of Cardiology / American Heart Association Task Force On Clinical Practice Guidelines. J Am Coll Cardiol. 2016;68:1082-1115.
6. Smith SC Jr, Benjamin EJ, Bonow RO, et al. Aha / ACCF sekundær forebygging og risikoreduksjonsterapi for pasienter med koronar og annen aterosklerotisk vaskulær sykdom: 2011 oppdatering: en retningslinje Fra American Heart Association og American College Of Cardiology Foundation. Sirkulasjon. 2011;124:2458-2473.
7. Switaj TL, Christensen SR, Brygger DM. Akutt koronarsyndrom: nåværende behandling. Am Fam Lege. 2017;95:232-240.
8. Tnkase (tenecteplase) pakningsvedlegg. Sør-San Francisco, CA: Genentech, Inc; August 2018.
9. Retavase (reteplase) pakningsvedlegg. Cary, NORTH carolina: Chiesi USA, Inc; juni 2017.
10. Activase (alteplase) pakningsvedlegg. Sør-San Francisco, CA: Genentech, Inc; februar 2018.
11. Plavix (klopidogrel) pakningsvedlegg. Bridgewater, NJ: Bristol-Myers Squibb / Sanofi Pharmaceuticals Partnership; Mai 2019.
12. Effient (prasugrel) pakningsvedlegg. Indianapolis, IN: Eli Lilly And Co; Mars 2019.
13. Brilinta (ticagrelor) pakningsvedlegg. Wilmington, DE: AstraZeneca Pharmaceuticals LP; oktober 2019.
14. Kengreal (kangrelor) pakningsvedlegg. Cary, NC: Chiesi USA, Inc; oktober 2019.
15. Yusuf S, Zhao F, Mehta SR, Et al. Effekter av klopidogrel i tillegg til aspirin hos pasienter med akutte koronarsyndrom uten st-segmenthøyde. N Engl J Med. 2001;345:494-502.
16. Szummer K, Jernberg T, Wallentin L. Fra tidlig farmakologi til nyere farmakologiintervensjoner i akutte koronarsyndrom: JACC state-of-the-art review. J Am Coll Cardiol. 2019;74:1618-1636.
17. ReoPro (abciximab) pakningsvedlegg. Horsham, PA: Janssen Biotech, Inc; juni 2018.
18. Aggrastat (tirofiban) pakningsvedlegg. Princeton, NJ: Medicure Pharma, Inc; Mai 2019.
19. Integrilin (eptifibatid) pakningsvedlegg. Whitehouse Stasjon, NJ: Merck & Co, Inc; oktober 2019.
20. Angiomax (bivalirudin) pakningsvedlegg. Parsippany, NJ: Medisinene Co; Mars 2016.
21. Jackevicius CA, Li P, Tu JV. Prevalens, prediktorer og utfall av primær nonadherence etter akutt myokardinfarkt. Sirkulasjon. 2008;117:1028-1036.
22. Cheng K, Ingram N, Keenan J, Choudhury RP. Bevis på dårlig overholdelse av sekundær forebygging etter akutte koronarsyndrom: mulige rettsmidler ved bruk av ny teknologi. Åpent Hjerte. 2015; 2: e000166.
23. Heparin sodium injection package insert. New York, NY: Pfizer Inc; September 2019.
24. Lovenox (enoxaparin) package insert. Bridgewater, NJ: Sanofi-aventis US LLC; December 2018.
25. Arixtra (fondaparinux) package insert. Rockford, IL: Mylan Institutional LLC; August 2017.