introduktion
hos patienter med SCAP indlagt på ICU varierer dødeligheden fra 25% Til 40%.1-4 i mange serier, Legionella spp. rangerer andet efter Streptococcus pneumoniae på listen over årsagsmidler til SCAP.5-9 forekomsten af legionellose er steget i USA i de sidste årtier.10 Selv om det er blevet foreslået, at en formodet diagnose af LD kan udføres selv i tilfælde af SCAP, mener de fleste forfattere, at kliniske og laboratoriefunktioner ved LD ikke er særpræg5–9,11–13; Derfor er empirisk dækning af Legionella spp. anbefales kraftigt i de fleste internationale retningslinjer for styring af SCAP.1-4, 13 Når Legionella pneumophila er blevet bekræftet som det etiologiske middel til svær lungebetændelse, antyder nogle eksperter, at kombineret terapi ville være at foretrække frem for monoterapi, selvom der ikke er noget solidt bevis for at bekræfte det.1-9, 11-15 i tilfælde af kombineret terapi er makrolid eller fluorokinolon ud over rifampicin den tilgang, der normalt foreslås; igen er videnskabelige beviser, der understøtter denne påstand, knappe.14,16 efter vores bedste viden har kun få monocentriske og retrospektive undersøgelser fokuseret på ICU-patienter med SCAP på grund af L. pneumophila.17-21 vores hypotese var, at kombination antibiotikabehandling forbedrer resultatet hos kritisk syge patienter med SCAP forårsaget af L. pneumophila; det primære resultat af denne undersøgelse var at sammenligne ICU-dødelighed; analysen blev udført hos alle patienter indlagt på ICU og derefter kun hos patienter med chok. Sekundære mål var at dokumentere epidemiologi og terapeutiske muligheder.
patienter og metoder
CAPUCI-undersøgelse indsamlede alle patienter indlagt for SCAP til treogtredive hospitaler i Spanien fra 1.December 2000 til 28. Februar 2002.22 i CAPUCI2-undersøgelsen, et eccrn-godkendt projekt, blev der registreret data fra patienter indlagt på ICU for SCAP fra 2008 til 2011. Vi analyserede patienter, der var tilmeldt disse store serier for at få indsigt i den aktuelle Terapi og resultater for svær CAP optaget i ICU forårsaget af L. pneumophila. Informeret samtykke blev frafaldet af det etiske udvalg på grund af undersøgelsens observationsmæssige karakter. Patienter blev indlagt på ICU enten for at gennemgå mekanisk ventilation, eller fordi de var i en ustabil tilstand, der krævede intensiv medicinsk behandling.23 patienter med svær kronisk sygdom, hvor lungebetændelse var en forventet terminal hændelse, var ikke inkluderet. Mindst en af følgende tests var påkrævet for at etablere en diagnose af LD: isolering af L. pneumophila fra enhver respiratorisk prøvekultur på bufferet trækulgærekstrakt selektivt medium; en positiv påvisning af urinantigentest ved immunoassay; en indirekte immunofluorescerende antistoftest, der viser en firdobling af IgG-antistoffer ved anvendelse af et kommercielt ELISA-kit mod L. pneumophila. Antibiotikabeskrivelserne og beslutningen om at indlede monoterapi eller kombinationsbehandling blev overladt til den behandlende læge og blev ikke protokoliseret. Patienter blev observeret indtil død eller ICU-udskrivning. Data om antibiotiske doser blev ikke registreret.
definitioner
CAP blev defineret som en akut infektion i nedre luftveje karakteriseret ved: (1) en akut lungeinfiltrat på røntgenbillede af brystet, (2) bekræftende fund af en klinisk undersøgelse og (3) erhvervelse af infektionen uden for et hospital, langtidspleje eller plejehjem. Diagnose af aktiv ryger, alkoholisme og kronisk obstruktiv lungesygdom (COPD) blev udført med kriterier rapporteret andetsteds.24,25 immunkompromitteret blev defineret som primær immundefekt eller immundefekt sekundært til strålebehandling, brug af cytotoksiske lægemidler eller steroider (daglige doser af >20 mg prednisolon eller tilsvarende for >2 uger),26 eller AIDS. Chok blev defineret som behovet for vasopressor under >4 timer efter væskeudskiftning; hurtig radiografisk spredning blev defineret som en stigning i størrelsen af opaciteter på brystradiograf med >50% ved 48 timer. Monoterapi blev defineret som administration af det samme enkelt antibiotikum i løbet af de første 2 dage efter ICU-optagelse. Kombinationsterapi blev defineret som administration af de samme to antibiotika inden for de første 2 dage efter ICU-optagelse.
statistisk analyse
ICU mortalitet blev valgt som primært endepunkt. Alle data regneark, analyse koder og output, blev elektronisk gemt og arkiveret. Datavalidering bestod i at søge uden for rækkevidde og manglende værdier og manglende konsistens mellem relaterede variabler detektion. Generelle karakteristika opnået ved baseline, risikofaktorer og andre variabler blev sammenlignet og opsummeret. Kvalitative variabler blev opsummeret ved hjælp af absolutte og relative frekvenser for hver gruppe. Forskelle mellem grupper blev testet ved hjælp af Fishers nøjagtige test. Kvantitative variabler blev opsummeret ved hjælp af middelværdi, standardafvigelse og gyldige tilfælde for hver gruppe. Forskelle mellem grupper blev testet ved hjælp af Mann–hvid–Vilkson-test. Kaplan-Meier-produktgrænsemetoden blev brugt til at konstruere overlevelseskurver for patienter, der fik kombinations-og monoterapiregimer. Alle statistiske beslutninger var baseret på et signifikansniveau på 5%. Al datahåndtering og statistisk analyse blev udført ved hjælp af SPSS 15.0 (SPSS Inc., Chicago, IL, USA).
resultater
Data fra 779 ICU-patienter med SCAP blev ekstraheret. I alt 25 patienter med diagnose af L. pneumophila lungebetændelse blev rekrutteret, hvoraf 15 (60%) præsenterede chok ved optagelse. Alle patienter præsenterede sporadiske former for Legionnaires sygdom. Syv patienter (28%) ud af 25 døde efter en median på 7 dages mekanisk ventilation; alle dødsfald var sekundære til multiorgansvigt og var lungebetændelsesrelaterede. Medianalderen for patienterne var 55 år, og median Apache II-score var 19. Tretten patienter (52%) var rygere. De mest almindelige comorbitiy tilstande var: kardiomyopati (32%) og diabetes mellitus (20%). Nitten patienter (76%) krævede MV. Alder var signifikant ens hos patienter med chok og uden chok. Gennemsnitlig APACHE II-score og opholdets længde havde en tendens til at være højere i gruppen af patienter med chok, men uden at opnå signifikante statistiske forskelle. Behov for mekanisk ventilation, hurtig radiografisk spredning og ICU-dødelighed var signifikant højere i chokundersættet. Akut nyreskade blev dokumenteret hos 2 patienter (8%). Andre baseline-karakteristika for studiepopulationen er beskrevet i tabel 1. Tabel 2 viser de diagnostiske metoder, der anvendes til påvisning af infektion med Legionella spp.; 87,5% af patienterne var positive til påvisning af antigenurin.
udbytte af diagnostiske tests for 25 patienter med svær Legionærsygdom indlagt på ICU.
| Test | No. of performed test | No. of positive results, n (%) |
| Urine antigen detection | 24 | 21 (87.5) |
| Sputum culture | 16 | 4 (25.0) |
| Bronchoscopic samples culture | 15 | 5 (33.3) |
| Pleural fluid culture | 3 | 1 (33.3) |
| serologi | 13 | 8 (53.3) |
ICU, intensivafdeling.
ti patienter blev behandlet med monoterapi, og 50% af denne gruppe døde: levofloksacin og clarithromycin var de mest administrerede antibiotika; hver medicin blev ordineret til 4 patienter. Alle patienter, der blev behandlet med clarithromycin, døde, mens kun 1 patient af 4, der fik clarithromycin, ikke overlevede. Femten patienter modtog kombineret terapi; 2 patienter ud af 15 udløb. Den mest anvendte kombinationsbehandling var rifampicin og clarithromycin, denne kombination blev givet til 3 patienter: 1 person ud af 3, der modtog denne kombination, døde. Den anden mest anvendte kombinationsbehandling var: clarithromycin, ciprofloksacin plus rifampicin og clarithromycin, levofloksacin plus rifampicin. Hver af de tidligere kombinationer blev administreret til 2 patienter. En patient udløb efter behandling med clarithromycin og rifampicin.
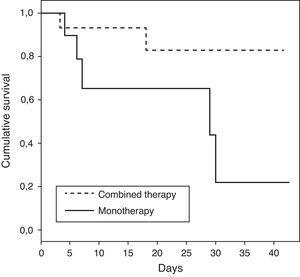
karakteristika for patienter, der fik monoterapi eller kombinationsbehandling, er vist i tabel 3. Patienter, der fik kombinationsbehandling, udviste en lavere ICU–dødelighed sammenlignet med patienter behandlet med monoterapi (eller død 0,15; 95% CI 0,02-1,04; p=0,08). Når analysen blev udført hos patienter med chok, var sammenhængen mellem kombinationsbehandling og nedsat dødelighed stærkere med statistisk signifikans (eller død 0,06; 95% CI 0,004–0,86; p=0,04). Demografien for patienter med chok, der fik kombinationsbehandling versus monoterapi, var sammenlignelig, som vist i tabel 4. Overlevelsestid for patienter, der får kombinationsbehandling versus monoterapi, er repræsenteret (p=0,04) ved hjælp af en Kaplan–Meier-overlevelseskurve (Fig. 1).
Diskussion
Dette er den første undersøgelse, der rapporterer, at patienter med legionellose og chok kan drage fordel af to midler i stedet for en. Desuden er dette, så vidt vi ved, den største serie af SCAP af L. pneumophila hos ICU-patienter, der blev analyseret i en prospektiv, multicentrisk undersøgelse: tidligere undersøgelser var normalt monocentriske og retrospektive.14,17-21 desuden var vores befolkning homogen, da alle patienter opfyldte inklusionskriterier for sporadisk, samfundserhvervet LD.27 en generaliseret faldgrube af tidligere serier på svær LD er, at Legionella antigen detektion ikke blev anvendt som en del af diagnostiske metoder. Denne ulempe bør tages i betragtning, da det er blevet foreslået, at positiv urinantigendetektion kunne være forbundet med en mere alvorlig form for sygdommen.28
resultater fra mindst to undersøgelser viste, at kombineret antibiotikabehandling forbedrer overlevelsen hos kritisk syge patienter med svær infektion og chok.29,30 en nylig undersøgelse inklusive mild til moderat LD hos 49 kræftpatienter bekræfter, at kombinationsbehandling er korreleret med bedre resultat, især hos patienter med svær lungebetændelse.31 Gacouin et al. rapporteret i 2002 en retrospektiv serie på 43 tilfælde af alvorlig Legionella spp. lungebetændelse optaget til ICU: forfattere konkluderede, at kombineret behandling med kinoloner var den bedste terapeutiske mulighed for svær LD.21 Data fra vores undersøgelse tyder på, at kombinationsterapi er bedre end monoterapi i indstillingen af SCAP af L. pneumophila hos patienter med chok.laboratorie-og eksperimentelle data understøtter konceptet om, at både fluorokinoloner og nyere makrolid/asalider mod L. pneumophila er bedre end erythromycin.5-7, 14,32 Asithromycin,en fremragende terapeutisk mulighed i svær LD,5-7, 14, 32-34 blev administreret i kun en patient. Årsagen er, at acithromycin ikke var tilgængeligt i Spanien, da CAPUCI-undersøgelsen blev realiseret. I CAPUCI II-studiet indgik patienten i CAPUCI II-studiet.
i vores serie, forskelligt fra tidligere lignende undersøgelser, blev nye fluorokinoloner eller makrolider administreret i alle tilfælde. Clarithromycin har vist sig at være et effektivt anti-Legionella middel i ikke-svær LD, men klinisk effekt i indstillingen af ICU er ikke blevet fastslået indtil nu.14,35,36 tre patienter ud af fire, der fik clarithromycin, overlevede. Selvom det lille antal patienter i vores serie helt klart er en stor ulempe, antyder vores resultater, at clarithromycin kunne være et godt terapeutisk middel i svær LD.
nylige undersøgelser tyder på,at levofloksacin bør være det valgte lægemiddel til behandling af mild til moderat LD35,37, 38; på den anden side er der en vis mangel på konsistens om dets anvendelse i monoterapi i alvorlige tilfælde af LD, især når mekanisk ventilation er nødvendig.14,35 – 37 konstateringen af død hos vores fire patienter, der udelukkende er behandlet med levofloksacin, rejser nogle bekymringer over dets anvendelse i monoterapi i denne delmængde af alvorligt syge patienter, skønt det lille antal patienter ikke tillader endelige konklusioner. Kontrovers mellem nye makrolider versus fluorokinoloner som behandling af valg af svær LD er uden for rammerne af denne diskussion, da denne undersøgelse ikke var designet til at fokusere på dette spørgsmål.
Rifampicin er meget aktiv mod L. pneumophila både in vitro og i dyremodel5,14; dets kliniske anvendelse i monoterapi er imidlertid udelukket på grund af bekymringer for øget resistens over for lægemidlet. Ikke desto mindre benægtede mindst en undersøgelse i en dyremodel en stigning i antibiotikaresistens.39 eksperimentelle data i dyremodeller viser, at bakteriedrabningshastigheden er dramatisk højere, når rifampicin tilsættes til andet antibiotikum.40 forbindelsen mellem makrolider og rifampicin har været den anbefalede kombinerede behandling til behandling af svær LD.5,14 tværtimod, i tilfælde af ikke-alvorlig LD, var denne forening ikke overlegen versus monoterapi.36
Der er nogle begrænsninger for vores undersøgelse. For det første, som med andre publikationer, der udforsker dette problem, er resultaterne ikke fra en randomiseret kontrolleret undersøgelse. For det andet er den lille stikprøvestørrelse; det er imidlertid usandsynligt, at et passende komparativt klinisk forsøg kunne afsluttes. Data til vores undersøgelse blev indsamlet fra to forskellige kronologiske perioder, så der kan være forvirrende faktorer, der ikke kan korrigeres eller justeres. En anden relevant begrænsning er, at acithromycin, en fremragende terapeutisk mulighed til behandling af svær LD, kun blev administreret til en patient, fordi det ikke var tilgængeligt i Spanien i intravenøs formulering indtil for nylig. Endelig blev forsinkelse af antibiotikabehandling fra lungebetændelse ikke registreret. Nyere undersøgelser skal udføres sammenligning af nylige antibiotika, men dette er ikke muligt på grund af det lille antal patienter, der i øjeblikket er kompliceret med MV.
konklusioner
sammenfattende viser vores fund en reduktion af ICU-dødelighed hos patienter med SCAP forårsaget af L. pneumophila og chok, når kombineret terapi administreres i stedet for monoterapi. Vores resultater er i overensstemmelse med andre observationsstudier, der tyder på, at kombinationsterapi forbedrer overlevelsen i delmængden af de mest alvorlige kritisk syge patienter med SCAP.
finansiel støtte
2001 / SGR414, Red RESPIRA ISCIII (RTIC 03/11) og FISS (PI 04/1500).P > interessekonflikter Dr Rello sidder i speaker ‘ s bureau og advisory boards. De resterende forfattere erklærede ingen interessekonflikter.
CAPUCI 2 var et eccrn (European Critical Care Research netværk) godkendt projekt af ESICM (European Society of Intensive Care Medicine).