Introducción
En pacientes con SCAP ingresados en la UCI, la mortalidad varía de 25% a 40%.1-4 En muchas series, Legionella spp. ocupa el segundo lugar, después de Streptococcus pneumoniae, en la lista de agentes causales de SCAP.5-9 La incidencia de legionelosis ha aumentado en los Estados Unidos durante las últimas décadas.10 Aunque se ha sugerido que se puede hacer un diagnóstico presuntivo de DA incluso en casos de SCAP, la mayoría de los autores creen que las características clínicas y de laboratorio de la DA no son distintivas5–9,11–13; es por eso que la cobertura empírica de Legionella spp. se recomienda encarecidamente en la mayoría de las directrices internacionales para el manejo de los SCAP.1-4, 13 Una vez confirmada la Legionella pneumophila como agente etiológico de la neumonía grave, algunos expertos sugieren que la terapia combinada sería preferible a la monoterapia, aunque no hay pruebas sólidas que la confirmen.1-9, 11-15 En caso de terapia combinada, macrólido o fluoroquinolona además de rifampicina es el enfoque que generalmente se sugiere; de nuevo, la evidencia científica que respalda esta afirmación es escasa.14,16 Hasta donde sabemos, solo unos pocos estudios monocéntricos y retrospectivos se han centrado en pacientes de UCI con SCAP debido a L. pneumophila.17-21 Nuestra hipótesis fue que la terapia antibiótica combinada mejora el resultado en pacientes críticamente enfermos con SCAP causado por L. pneumophila; el resultado primario del presente estudio fue comparar la mortalidad en la UCI; el análisis se realizó en todos los pacientes ingresados en la UCI y, posteriormente, solo en los pacientes con shock. Los objetivos secundarios fueron documentar las opciones epidemiológicas y terapéuticas.
Pacientes y métodos
El estudio CAPUCI recogió a todos los pacientes ingresados por SCAP en treinta y tres hospitales de España, del 1 de diciembre de 2000 al 28 de febrero de 200222.En el estudio CAPUCI2, un proyecto avalado por el ECCRN, se registraron datos de pacientes ingresados en UCI por SCAP, de 2008 a 2011. Analizamos a los pacientes inscritos en estas series grandes para obtener información sobre la terapia actual y los resultados de la NAC grave ingresada en la UCI causada por L. pneumophila. El comité de ética renunció al consentimiento informado debido a la naturaleza observacional del estudio. Los pacientes ingresaron en la UTI para ventilación mecánica o porque se encontraban en una condición inestable que requería cuidados médicos intensivos.No se incluyeron 23 Pacientes con enfermedad crónica grave en los que la neumonía era un acontecimiento terminal esperado. Se requirió al menos una de las siguientes pruebas para establecer un diagnóstico de DA: aislamiento de L. pneumophila de cualquier cultivo de muestra respiratoria en medio selectivo de extracto de levadura de carbón tamponado; detección positiva de antígeno urinario por inmunoensayo enzimático; prueba de anticuerpos inmunofluorescentes indirectos que mostró un aumento de cuatro veces en los anticuerpos IgG, utilizando un kit ELISA comercial contra L. pneumophila. Las prescripciones de antibióticos y la decisión de iniciar la terapia en monoterapia o en combinación se dejaron a discreción del médico tratante y no se protocolizaron. Se observó a los pacientes hasta la muerte o el alta en la UCI. No se registraron datos de dosis de antibióticos.
Definiciones
NAC se definió como una infección aguda del tracto respiratorio inferior caracterizada por: (1) un infiltrado pulmonar agudo en la radiografía de tórax, (2) hallazgos confirmatorios de un examen clínico y (3) adquisición de la infección fuera de un hospital, centro de atención a largo plazo o hogar de ancianos. El diagnóstico de fumador activo, alcoholismo y enfermedad pulmonar obstructiva crónica (EPOC) se realizó con criterios notificados en otras partes.24,25 La inmunodepresión se definió como inmunodeficiencia primaria o inmunodeficiencia secundaria al tratamiento con radiación, uso de fármacos citotóxicos o esteroides (dosis diarias de >20 mg de prednisolona o equivalente durante >2 semanas),26 o SIDA. El shock se definió como la necesidad de vasopresor durante >4h después de la reposición de líquidos; la diseminación radiográfica rápida se definió como un aumento en el tamaño de las opacidades en la radiografía de tórax por >50% a las 48h. La monoterapia se definió como la administración del mismo antibiótico único durante los 2 primeros días de ingreso en la UCI. La terapia combinada se definió como la administración de los mismos dos antibióticos en los primeros 2 días de ingreso en la UCI.
Análisis estadístico
la mortalidad en la UCI fue elegida como variable principal de valoración. Todas las hojas de cálculo de datos, códigos de análisis y productos se almacenaron y archivaron electrónicamente. La validación de datos consistió en buscar valores fuera de rango y faltantes, y la falta de consistencia entre la detección de variables relacionadas. Se compararon y resumieron las características generales obtenidas al inicio, los factores de riesgo y otras variables. Las variables cualitativas se resumieron utilizando frecuencias absolutas y relativas para cada grupo. Las diferencias entre los grupos se evaluaron utilizando la prueba exacta de Fisher. Las variables cuantitativas se resumieron utilizando la media, la desviación estándar y los casos válidos para cada grupo. Las diferencias entre los grupos se evaluaron mediante la prueba de Mann-Whitney-Wilcoxon. Se utilizó el método de límite de producto de Kaplan–Meier para construir curvas de supervivencia para los pacientes que recibían regímenes de combinación y monoterapia. Todas las decisiones estadísticas se basaron en un nivel de significación del 5%. Toda la gestión de datos y el análisis estadístico se realizaron con el programa SPSS 15.0 (SPSS Inc., Chicago, IL, USA).
Resultados
Se extrajeron datos de 779 pacientes en UCI con SCAP. Se reclutaron un total de 25 pacientes con diagnóstico de neumonía por L. pneumophila, de los cuales 15 (60%) presentaron shock al ingreso. Todos los pacientes presentaron formas esporádicas de Legionelosis. Siete pacientes (28%) de 25 fallecieron después de una mediana de 7 días de ventilación mecánica; todos los fallecimientos fueron secundarios a fallo multiorgánico y estuvieron relacionados con neumonía. La mediana de edad de los pacientes fue de 55 años y la mediana de la puntuación APACHE II fue de 19. Trece pacientes (52%) eran fumadores. Las comorbilidades más frecuentes fueron: miocardiopatía (32%) y diabetes mellitus (20%). Diecinueve pacientes (76%) requirieron VM. La edad fue significativamente similar en pacientes con shock y sin shock. La puntuación media de APACHE II y la duración de la estancia tendieron a ser mayores en el grupo de pacientes con shock, pero sin lograr diferencias estadísticas significativas. La necesidad de ventilación mecánica, diseminación radiográfica rápida y mortalidad en la UCI fue significativamente mayor en el subconjunto de shock. Se documentó lesión renal aguda en 2 pacientes (8%). En la Tabla 1 se describen otras características basales de la población del estudio. La Tabla 2 muestra los métodos de diagnóstico utilizados para detectar la infección por Legionella spp.; 87,5% de los pacientes fueron positivos para detección urinaria de antígenos.
Rendimiento de las pruebas diagnósticas para 25 pacientes con enfermedad del Legionario grave ingresados en la UCI.
| Test | No. of performed test | No. of positive results, n (%) |
| Urine antigen detection | 24 | 21 (87.5) |
| Sputum culture | 16 | 4 (25.0) |
| Bronchoscopic samples culture | 15 | 5 (33.3) |
| Pleural fluid culture | 3 | 1 (33.3) |
| Serología | 13 | 8 (53.3) |
la UCI, unidad de cuidados intensivos.
Diez pacientes fueron tratados con monoterapia y el 50% de este grupo murió: levofloxacino y claritromicina fueron los antibióticos más administrados; cada medicamento se prescribió en 4 pacientes. Todos los pacientes tratados con levofloxacino murieron, mientras que solo 1 de los 4 pacientes que recibieron claritromicina no sobrevivió. Quince pacientes recibieron terapia combinada; 2 de cada 15 pacientes expiraron. La terapia combinada más utilizada fue rifampicina y claritromicina, esta combinación se administró en 3 pacientes: murió 1 de cada 3 personas que recibieron esta combinación. Las segundas terapias combinadas más utilizadas fueron: claritromicina, ciprofloxacina más rifampicina, y claritromicina, levofloxacina más rifampicina. Cada una de las combinaciones anteriores se administró en 2 pacientes. Un paciente falleció después de recibir tratamiento con claritromicina, ciprofloxacino y rifampicina.
Las características de los pacientes que recibieron monoterapia o terapia combinada se muestran en la Tabla 3. Los pacientes que recibieron terapia combinada presentaron una tasa de mortalidad en la UCI más baja que los pacientes tratados con monoterapia (OR de muerte 0,15; IC 95% 0,02–1,04; p=0,08). Cuando se realizó el análisis en pacientes con shock, la asociación entre la terapia combinada y la disminución de la mortalidad fue mayor con significación estadística (OR de muerte 0,06; IC 95% 0,004–0,86; p=0,04). Los datos demográficos de los pacientes con shock que recibieron terapia de combinación frente a monoterapia fueron comparables, como se muestra en la Tabla 4. El tiempo de supervivencia de los pacientes que reciben terapia combinada frente a monoterapia se representa (p=0,04) utilizando una curva de supervivencia de Kaplan–Meier (Fig. 1).
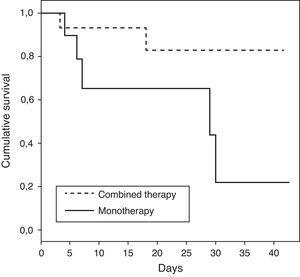
Curva de supervivencia de Kaplan–Meier para pacientes con shock que recibieron terapia combinada frente a monoterapia censurada a los 40 días (prueba de rango logarítmico: valor de p=0,04).
Discusión
Este es el primer estudio que halló que los pacientes con legionelosis y el shock pueden beneficiarse de dos agentes en lugar de uno. Además, hasta donde sabemos, esta es la mayor serie de SCAP de L. pneumophila en pacientes de UCI que se analizó en un estudio prospectivo multicéntrico: los estudios previos fueron generalmente monocéntricos y retrospectivos.14,17 – 21 Además, nuestra población era homogénea, ya que todos los pacientes cumplían los criterios de inclusión de DA esporádica adquirida en la comunidad.27 Un escollo generalizado de series anteriores sobre la enfermedad de alzheimer grave es que la detección del antígeno de Legionela no se utilizó como parte de los métodos de diagnóstico. Este inconveniente debe tenerse en cuenta, ya que se ha sugerido que la detección positiva de antígenos en orina podría estar asociada con una forma más grave de la enfermedad.
Los resultados de al menos dos estudios demostraron que la terapia combinada con antibióticos mejora la supervivencia en pacientes críticos con infección grave y shock.29,30 Un estudio reciente que incluyó una DE leve a moderada en 49 pacientes de cáncer confirma que la terapia combinada se correlaciona con un mejor desenlace, especialmente en pacientes con neumonía grave.31 Gacouin y otros en 2002 se informó de una serie retrospectiva de 43 casos de Legionella spp. neumonía ingresada en la UCI: los autores concluyeron que el tratamiento combinado con quinolonas era la mejor opción terapéutica para el DA grave.21 Los datos de nuestro estudio sugieren que la terapia combinada es mejor que la monoterapia en el contexto del SCAP de L. pneumophila en pacientes con shock.
Los datos de laboratorio y experimentales apoyan el concepto de que tanto las fluoroquinolonas como los nuevos agentes macrólidos / azalidos contra L. pneumophila son superiores a la eritromicina.5-7,14,32 Azitromicina, una excelente opción terapéutica en graves LD,5-7,14,32-34 fue administrado en un solo paciente. La razón es que la azitromicina no estaba disponible en España cuando se realizó el estudio CAPUCI. El paciente que recibió azitromicina fue incluido en el estudio CAPUCI II.
En nuestra serie, a diferencia de estudios anteriores similares, se administraron nuevas fluoroquinolonas o macrólidos en todos los casos. Se ha encontrado que la claritromicina es un agente eficaz contra la Legionela en la enfermedad de LD no grave, pero la eficacia clínica en el entorno de la UCI no se ha establecido hasta ahora.14,35,36 Tres de cada cuatro pacientes que recibieron claritromicina sobrevivieron. Aunque el pequeño número de pacientes de nuestra serie es claramente un gran inconveniente, nuestros resultados sugieren que la claritromicina podría ser un buen agente terapéutico en graves LD.
Estudios recientes sugieren que la levofloxacina debe ser el fármaco de elección para el tratamiento de LD35,37,38 de leve a moderada; por otro lado, hay cierta falta de consistencia sobre su uso en monoterapia en casos graves de DA, especialmente cuando se necesita ventilación mecánica.14,35-37 El hallazgo de muerte en nuestros cuatro pacientes tratados exclusivamente con levofloxacino plantea algunas preocupaciones sobre su uso en monoterapia en este subgrupo de pacientes gravemente enfermos, aunque el pequeño número de pacientes no permite conclusiones definitivas. La controversia entre los nuevos macrólidos y las fluoroquinolonas como tratamiento de elección para la enfermedad de alzheimer grave está fuera del alcance de esta discusión, ya que este estudio no se diseñó para centrarse en este tema.
La rifampicina es muy activa frente a L. pneumophila tanto in vitro como en modelos animales5,14; sin embargo, su uso clínico en monoterapia se ha excluido debido a la preocupación de aumentar la resistencia al fármaco. Sin embargo, al menos un estudio en un modelo animal negó un aumento de la resistencia a los antibióticos.39 Los datos experimentales en modelos animales muestran que la tasa de destrucción bacteriana es dramáticamente más alta cuando se agrega rifampicina a otros antibióticos.La asociación de macrólidos y rifampicina ha sido la terapia combinada recomendada para el tratamiento de la enfermedad de alzheimer grave.5,14 Por el contrario, en los casos de DA no grave, esta asociación no fue superior frente a la monoterapia.36
Nuestro estudio tiene algunas limitaciones. En primer lugar, al igual que con otras publicaciones que exploran este tema, los resultados no provienen de un estudio controlado aleatorio. El segundo es el pequeño tamaño de la muestra; sin embargo, es poco probable que se pueda completar un ensayo clínico comparativo adecuado. Los datos de nuestro estudio se recolectaron de dos períodos cronológicos diferentes, por lo que puede haber factores de confusión que no se pueden corregir ni ajustar. Otra limitación relevante es que la azitromicina, una excelente opción terapéutica para el tratamiento de la enfermedad de alzheimer grave, solo se administró a un paciente porque hasta hace poco no estaba disponible en España en formulación intravenosa. Por último, no se registró el retraso de la terapia antibiótica debido al inicio de la neumonía. Se deben realizar estudios más nuevos que comparen antibióticos recientes, pero esto no es factible debido al pequeño número de pacientes actualmente complicados con VM.
Conclusiones
En resumen, nuestros hallazgos muestran una reducción de la mortalidad en la UCI en pacientes con SCAP causado por L. pneumophila y shock, cuando se administra terapia combinada en lugar de monoterapia. Nuestros resultados concuerdan con otros estudios observacionales que indican que la terapia combinada mejora la supervivencia en el subconjunto de pacientes críticos más graves con SCAP.
Apoyo financiero
2001 / SGR414, RED RESPIRA ISCIII (RTIC 03/11) y FISS (PI 04/1500).
Conflictos de intereses
El Dr. Rello es miembro de la oficina del orador y de las juntas asesoras de Pfizer. Los demás autores declararon no tener conflictos de intereses.
CAPUCI 2 fue un proyecto respaldado por la ECCRN (European Critical Care Research Network) por la ESICM (Sociedad Europea de Medicina de Cuidados Intensivos).