Inleiding
bij patiënten met SCAP die op de intensive care zijn opgenomen, varieert de mortaliteit van 25% tot 40%.1-4 in vele series, Legionella spp. tweede rang na Streptococcus pneumoniae in de lijst van veroorzakers van SCAP.5-9 de incidentie van legionellose is toegenomen in de Verenigde Staten voor de laatste decennia.10 Hoewel er is gesuggereerd dat een vermoedelijke diagnose van LD kan worden gedaan, zelfs in gevallen van SCAP, de meeste auteurs geloven dat klinische en laboratorium kenmerken van LD zijn niet onderscheidend5-9,11-13; dat is de reden waarom empirische dekking van Legionella spp. wordt sterk aanbevolen in de meeste internationale richtlijnen voor het beheer van SCAP.1-4, 13 zodra Legionella pneumophila is bevestigd als het etiologische agens van ernstige pneumonie, suggereren sommige deskundigen dat gecombineerde therapie de voorkeur verdient boven monotherapie, hoewel er geen solide bewijs is om dit te bevestigen.1-9, 11-15 in het geval van gecombineerde therapie is macrolide of fluorochinolon naast rifampicine de benadering die gewoonlijk wordt voorgesteld; ook hier is wetenschappelijk bewijs dat deze bewering ondersteunt schaars.14,16 naar ons beste weten zijn slechts enkele monocentrische en retrospectieve studies gericht op IC-patiënten met SCAP als gevolg van L. pneumophila.17-21 onze hypothese was dat combinatietherapie met antibiotica de uitkomst verbetert bij ernstig zieke patiënten met SCAP veroorzaakt door L. pneumophila; het primaire resultaat van deze studie was het vergelijken van de mortaliteit op de intensive care.; de analyse werd uitgevoerd bij alle patiënten die op de intensive care werden opgenomen en vervolgens alleen bij patiënten met shock. Secundaire doelstellingen waren het documenteren van de epidemiologie en therapeutische opties.
patiënten en methoden
CAPUCI-studie verzamelde alle patiënten die voor SCAP waren opgenomen in drieëndertig ziekenhuizen in Spanje, van 1 December 2000 tot 28 februari 200222 in CAPUCI2-studie, een eccrn-onderschreven project, werden gegevens geregistreerd van patiënten die voor SCAP waren opgenomen op de intensive care, van 2008 tot 2011. We analyseerden patiënten die deelnamen aan deze grote series om inzicht te krijgen in de huidige therapie en de resultaten voor ernstige CAP opgenomen in de ICU veroorzaakt door L. pneumophila. De ethische commissie zag af van geïnformeerde toestemming vanwege het observationele karakter van het onderzoek. Patiënten werden opgenomen op de intensive care om mechanische beademing te ondergaan of omdat ze in een onstabiele toestand waren die intensieve medische zorg nodig had.Patiënten met een ernstige chronische ziekte bij wie pneumonie een verwachte terminale bijwerking was, werden niet geïncludeerd. Ten minste een van de volgende tests was nodig om een diagnose van LD vast te stellen: isolatie van L. pneumophila uit een respiratoire monstercultuur op een selectief medium van gebufferd houtskoolgistextract; een positieve detectie van urinaire antigeentest met behulp van enzymimmunoassay; een indirecte immunofluorescerende antilichaamtest waaruit een verviervoudiging van IgG-antilichamen blijkt, met behulp van een commerciële ELISA-kit tegen L. pneumophila. De antibioticavoorschriften en het besluit om een monotherapie of combinatietherapie te starten werden overgelaten aan het oordeel van de behandelende arts en werden niet geproprotocoliseerd. Patiënten werden geobserveerd tot aan de dood of tot ICU-ontlading. Gegevens over antibioticadoses werden niet geregistreerd.
definities
CAP werd gedefinieerd als een acute infectie van de onderste luchtwegen, gekenmerkt door: (1) een acuut pulmonair infiltraat op röntgenfoto ‘ s van de borstkas, (2) bevestigende bevindingen van een klinisch onderzoek, en (3) verwerving van de infectie buiten een ziekenhuis, langdurige zorginstelling of verpleeghuis. Diagnose van actieve roker, alcoholisme en chronische obstructieve longziekte (COPD) werd gedaan met criteria elders gemeld.Immunocompromise werd gedefinieerd als primaire immunodeficiëntie of immunodeficiëntie secundair aan bestraling, gebruik van cytotoxische geneesmiddelen of steroïden (dagelijkse doses van >20 mg prednisolon of equivalent voor >2 weken),26 of AIDS. Shock werd gedefinieerd als de behoefte aan een vasopressor tijdens >4 uur na vloeistofvervanging; snelle radiografische spreiding werd gedefinieerd als een toename van de grootte van opaciteiten op de thoraxradiografie met >50% bij 48 uur. Monotherapie werd gedefinieerd als toediening van hetzelfde enkelvoudig antibioticum gedurende de eerste 2 dagen na opname op de intensive care. Combinatietherapie werd gedefinieerd als toediening van dezelfde twee antibiotica binnen de eerste 2 dagen na opname op de intensive care.
statistische analyse
IC mortaliteit werd gekozen als primair eindpunt. Alle gegevens spreadsheets, analyse codes en uitgangen, werden elektronisch opgeslagen en gearchiveerd. Data validatie bestond uit het zoeken van out-of-range en ontbrekende waarden, en gebrek aan consistentie tussen gerelateerde variabelen detectie. Algemene kenmerken verkregen bij baseline, risicofactoren en andere variabelen werden vergeleken en samengevat. Kwalitatieve variabelen werden samengevat met behulp van absolute en relatieve frequenties voor elke groep. Verschillen tussen groepen werden getest met behulp van Fisher ‘ s exacte test. Kwantitatieve variabelen werden samengevat aan de hand van gemiddelde, standaardafwijking en geldige gevallen voor elke groep. Verschillen tussen groepen werden getest met Mann–Whitney–Wilcoxon test. De Kaplan-Meier product limit methode werd gebruikt om overlevingscurven te construeren voor patiënten die combinatie-en monotherapieregimes kregen. Alle statistische beslissingen waren gebaseerd op een significantieniveau van 5%. Alle gegevensbeheer en statistische analyse werden uitgevoerd met behulp van SPSS 15.0 (SPSS Inc., Chicago, IL, USA).
resultaten
gegevens van 779 ICU-patiënten met SCAP werden geëxtraheerd. In totaal werden 25 patiënten met de diagnose L. pneumophila pneumonie aangeworven, van wie 15 (60%) shock vertoonden bij opname. Alle patiënten vertoonden sporadische vormen van Legionellaziekte. Zeven van de 25 patiënten (28%) overleden na een mediaan van 7 dagen mechanische beademing; alle ziekten waren secundair aan multi-orgaanfalen en waren pneumonie-gerelateerd. De mediane leeftijd van de patiënten was 55 jaar en de mediane APACHE II-score was 19. Dertien patiënten (52%) waren rokers. De gemeenschappelijkste comorbitiy voorwaarden waren: cardiomyopathie (32%) en diabetes mellitus (20%). Negentien patiënten (76%) hadden MV nodig. Leeftijd was significant vergelijkbaar bij patiënten met shock en zonder shock. Gemiddelde APACHE II-score en verblijfsduur hadden een trend om hoger te zijn in de groep patiënten met shock, maar zonder significante statistische verschillen te bereiken. De behoefte aan mechanische ventilatie, snelle radiografische verspreiding en mortaliteit op de intensive care was significant hoger in de schokgroep. Acute nierbeschadiging werd gedocumenteerd bij 2 patiënten (8%). Andere uitgangskenmerken van de onderzoekspopulatie worden beschreven in Tabel 1. Tabel 2 toont de diagnostische methoden die worden gebruikt voor het opsporen van infecties met Legionella spp.; 87,5% van de patiënten was positief voor antigeen urine detectie.
opbrengst van diagnostische tests voor 25 patiënten met een ernstige Legionella-ziekte die op de IC zijn opgenomen.
| Test | No. of performed test | No. of positive results, n (%) |
| Urine antigen detection | 24 | 21 (87.5) |
| Sputum culture | 16 | 4 (25.0) |
| Bronchoscopic samples culture | 15 | 5 (33.3) |
| Pleural fluid culture | 3 | 1 (33.3) | serologie | 13 | 8 (53.3) |
IC, intensive care unit.
tien patiënten werden behandeld met monotherapie en 50% van deze groep overleed: levofloxacine en claritromycine waren de meest toegediende antibiotica; elk geneesmiddel werd voorgeschreven aan 4 patiënten. Alle patiënten die met levofloxacine werden behandeld, stierven terwijl slechts 1 van de 4 patiënten die claritromycine kregen, het niet overleefde. Vijftien patiënten kregen gecombineerde therapie; 2 van de 15 patiënten overleden. De meest gebruikte combinatietherapie was rifampicine en claritromycine; deze combinatie werd gegeven aan 3 patiënten: 1 van de 3 personen die deze combinatie kregen, overleed. De op een na meest gebruikte gecombineerde therapie waren: claritromycine, ciprofloxacine plus rifampicine en claritromycine, levofloxacine plus rifampicine. Elk van de vorige combinaties werd toegediend aan 2 patiënten. Eén patiënt overleed na behandeling met claritromycine, ciprofloxacine en rifampicine.
De kenmerken van patiënten die monotherapie of combinatietherapie kregen zijn weergegeven in Tabel 3. Patiënten die combinatietherapie kregen, vertoonden een lagere intensive care mortaliteit vergeleken met patiënten behandeld met monotherapie (of overlijden 0,15; 95% BI 0,02–1,04; p=0,08). Wanneer de analyse werd uitgevoerd bij patiënten met shock, was het verband tussen combinatietherapie en daling van mortaliteit sterker met statistische significantie (of van overlijden 0,06; 95% BI 0,004–0,86; p=0,04). De demografische gegevens voor de patiënten met shock die combinatietherapie kregen versus monotherapie waren vergelijkbaar, zoals weergegeven in Tabel 4. De overlevingstijd voor patiënten die combinatietherapie versus monotherapie krijgen is weergegeven (p=0,04) met behulp van een Kaplan–Meier overlevings-curve (Fig. 1).
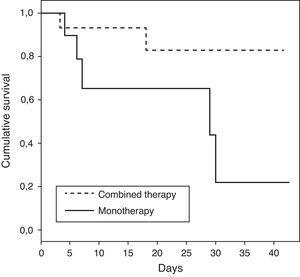
Kaplan-Meier overlevingscurve voor patiënten met shock die combinatietherapie versus monotherapie kregen gecensureerd na 40 dagen (log rank test: P-waarde=0,04).
discussie
Dit is de eerste studie die aangeeft dat patiënten met legionellose en shock baat kunnen hebben bij twee middelen in plaats van één. Bovendien is dit, voor zover wij weten, de grootste reeks SCAP door L. pneumophila bij IC patiënten die werd geanalyseerd in een prospectieve, multicentrische studie: eerdere studies waren meestal monocentrisch en retrospectief.14,17-21 verder was onze populatie homogeen omdat alle patiënten voldeden aan inclusiecriteria van sporadische, community-acquired LD.Een algemene valkuil van eerdere series over ernstige LD is dat Legionellaantigeen detectie niet werd gebruikt als onderdeel van diagnostische methoden. Dit nadeel moet in aanmerking worden genomen, aangezien er is gesuggereerd dat positieve urine antigeen detectie kan worden geassocieerd met een meer ernstige vorm van de ziekte.
resultaten van ten minste twee studies toonden aan dat gecombineerde antibioticatherapie de overleving verbetert bij ernstig zieke patiënten met ernstige infectie en shock.Een recente studie met lichte tot matige LD bij 49 kankerpatiënten bevestigt dat combinatietherapie gecorreleerd is met een betere uitkomst, vooral bij patiënten met ernstige pneumonie.31 Gacouin et al. gemeld in 2002 een retrospectieve reeks van 43 gevallen van ernstige Legionella spp. longontsteking op de intensive care: de auteurs concludeerden dat gecombineerde behandeling met chinolonen de beste therapeutische optie was voor ernstige LD.Gegevens uit onze studie suggereren dat combinatietherapie beter is dan monotherapie in de setting van SCAP door L. pneumophila bij patiënten met shock.
laboratorium-en experimentele gegevens ondersteunen het concept dat zowel fluorochinolonen als nieuwere macrolide/azaliden middelen tegen L. pneumophila superieur zijn aan erytromycine.5-7,14, 32 azithromycine,een uitstekende therapeutische optie bij ernstige LD,werd slechts bij één patiënt toegediend. De reden is dat azithromycine niet beschikbaar was in Spanje toen de CAPUCI studie werd gerealiseerd. De patiënt die azithromycine kreeg, werd opgenomen in de CAPUCI II-studie.
in onze reeks werden, anders dan eerdere vergelijkbare studies, in alle gevallen nieuwe fluorochinolonen of macroliden toegediend. Claritromycine bleek een effectief anti-Legionellamiddel te zijn bij niet-ernstige LD, maar de klinische werkzaamheid in de omgeving van de intensive care is tot nu toe niet vastgesteld.14,35,36 drie van de vier patiënten die claritromycine kregen overleefden. Hoewel het kleine aantal patiënten in onze serie duidelijk een groot nadeel is, suggereren onze resultaten dat claritromycine een goed therapeutisch middel kan zijn bij ernstige LD.
recente studies suggereren dat levofloxacine het geneesmiddel bij uitstek moet zijn voor de behandeling van lichte tot matige LD35, 37, 38; aan de andere kant is er een zeker gebrek aan consistentie over het gebruik ervan in monotherapie in ernstige gevallen van LD, vooral wanneer mechanische ventilatie nodig is.14,35-37 de vaststelling van overlijden bij onze vier patiënten die uitsluitend met levofloxacine werden behandeld, geeft aanleiding tot enige bezorgdheid over het gebruik ervan als monotherapie in deze subgroep van ernstig zieke patiënten, hoewel het kleine aantal patiënten geen definitieve conclusies toelaat. Controverse tussen nieuwe macroliden versus fluoroquinolonen als behandeling van de keuze van ernstige LD valt buiten de reikwijdte van deze discussie omdat deze studie niet was ontworpen om zich op dit onderwerp te concentreren.
rifampicine is zeer actief tegen L. pneumophila,zowel in vitro als in diermodel 5, 14; klinisch gebruik in monotherapie is echter uitgesloten vanwege bezorgdheid over verhoogde resistentie tegen het geneesmiddel. Niettemin, ten minste één studie in een diermodel ontkende een verhoging van antibioticaresistentie.Experimentele gegevens in diermodellen tonen aan dat het aantal bacteriële doden dramatisch hoger is wanneer rifampicine wordt toegevoegd aan andere antibiotica.De associatie van macroliden en rifampicine is de aanbevolen gecombineerde behandeling voor de behandeling van ernstige LD.5,14 integendeel, in gevallen van niet-ernstig LD was deze associatie niet superieur ten opzichte van monotherapie.36
Er zijn enkele beperkingen aan onze studie. Ten eerste, zoals bij andere publicaties waarin dit probleem wordt onderzocht, zijn de resultaten niet afkomstig van een gerandomiseerde gecontroleerde studie. Ten tweede is de kleine steekproefgrootte; het is echter onwaarschijnlijk dat een adequate vergelijkende klinische studie kan worden voltooid. Gegevens voor onze studie werden verzameld uit twee verschillende chronologische perioden, dus er kunnen verstorende factoren zijn die niet kunnen worden gecorrigeerd of aangepast. Een andere relevante beperking is dat azithromycine, een uitstekende therapeutische optie voor de behandeling van ernstige LD, slechts bij één patiënt werd toegediend omdat het tot voor kort niet beschikbaar was in Spanje in intraveneuze formulering. Tot slot werd geen vertraging van de behandeling met antibiotica als gevolg van het ontstaan van longontsteking geregistreerd. Nieuwere studies moeten worden uitgevoerd door recente antibiotica te vergelijken, maar dit is niet haalbaar vanwege het kleine aantal patiënten dat momenteel gecompliceerd is met MV.
conclusies
samenvattend tonen onze bevindingen een vermindering van de ICU mortaliteit bij patiënten met SCAP veroorzaakt door L. pneumophila en shock, wanneer gecombineerde therapie wordt toegediend in plaats van monotherapie. Onze resultaten zijn consistent met andere observationele studies die suggereren dat combinatietherapie de overleving verbetert bij de subgroep van de meest ernstige ernstig zieke patiënten met SCAP.
financiële steun
2001 / SGR414, RED RESPIRA isciii (RTIC 03/11) en FISS (PI 04/1500).Dr Rello is lid van het bureau en de adviesraad van de spreker voor Pfizer. De overige auteurs verklaarden geen belangenconflicten.
CAPUCI 2 was een ECCRN (European Critical Care Research Network) onderschreven project door de ESICM (European Society of Intensive Care Medicine).