Authors: Alec Pawlukiewicz, BA (Vanderbilt University School of Medicine) and Drew A. Long, BS (@drewlong2232, Vanderbilt University School of Medicine) / / Edited by: Alex Koyfman, MD (@EMHighAK, EM Attending Physician, UT Southwestern Medical Center/Parkland Memorial Hospital) ja Brit Long, MD (@long_brit)
Case Presentation
työskentelet yövuorossa ED: ssä, ja näet seuraavan potilaan on 38-vuotias nainen, joka valittaa huimausta. Hänen elintoimintojaan ovat HR 82, BP 115/70, RR 12, O2: n saturaatio 99% ja T 37 C. hän kuvailee huimauksensa olevan tunne, että huone pyörii, ja hänen huimauksensa alkoi eilen ja on pahentunut tänään. Siihen liittyy voimakasta pahoinvointia ja oksentelua. Hänen aiempi sairaushistoriansa on merkittävä tyypin I diabeteksessa. Aiemmin hänellä ei ole ollut huimauskohtauksia. Onko hänellä takareisivamma? Miten tämän potilaan voi arvioida olevan hengenvaarallinen syy huimaukseen?
Tausta
maailmanlaajuisesti aivoinfarkti on merkittävä työkyvyttömyyden ja kuolleisuuden aiheuttaja.1 Yhdysvalloissa tapahtuu vuosittain noin 795 000 aivoinfarktia.2 posteriorinen verenkierto aivohalvauksia osuus noin 20% iskeemisiä aivohalvauksia.3 valitettavasti monet näistä posteriorisista iskuista diagnosoidaan aluksi väärin tai jäävät diagnosoimatta.4 huimaus aiheuttaa posteriorisen verenkierron aivohalvausten väärän diagnoosin, ja sitä esiintyy jopa 35%: ssa tapauksista.5 posteriorisen verenkierron aivohalvausten yleisiä syitä ovat emboliset syyt, ateroskleroosi (ja myöhempi ahtauma), pieni verisuonisairaus ja valtimoiden dissektio.6-9 posteriorinen verenkierto toimittaa noin 20% aivoista.10 katso kuva 1 posteriorisen verenkierron anatomiasta ja taulukko 1 toimitetuista alueista.
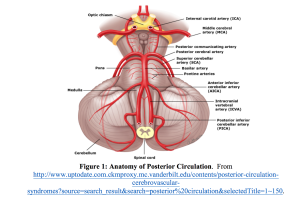
Taulukko 1: Areas Supplied by Posterior Circulation11
| Artery | Area Supplied |
| Vertebral Artery | Brainstem |
| PICA | Cerebellum |
| Basilar Artery | Thalamus |
| Posterior cerebral | Auditory/vestibular structures |
| mediaalinen ohimolohko | Visual occipital cortex |
kliininen taudinpurkaus
posterioristen verenkiertohäiriöiden kliininen taudinpurkaus voi vaihdella suuresti ja riippuu infarktin sijainnista. Posterior verenkierto aivohalvauksia yleisesti läsnä oireita muuttunut mielentila, näkökyvyn muutokset, puheen muutokset, nystagmus, huimaus, ataksia, raajojen heikkous, päänsärky, ja erilaisia muita polttovälin neurologisia puutteita.12,13 huomaa, että nämä keskeiset neurologiset vajeet voivat olla poissa tai hienovaraisia, mikä johtaa vaikeuteen diagnosoida posteriorisia aivohalvauksia.13,14 yksi erityisen haastava esitys posteriorisen verenkierron aivohalvaus ovat potilaat, joilla on akuutti vestibulaarinen oireyhtymä (AVS), joka usein ilmenee huimaus tai ”huimaus.”Tämä arvostelu keskittyy huimaukseen tai huimaukseen ja posterioriseen verenkiertoon.
Heitehuimauksen luokittelu
yleinen, klassinen ensimmäinen vaihe huimauksesta kärsivän potilaan arvioinnissa on, että he luonnehtivat, mitä he tarkoittavat ”huimauksella”, koska huimaus on epätarkka kuvaaja. Potilaat käyttävät usein huimausta kuvaamaan monenlaisia kokemuksia, jotka voidaan luokitella yhteen neljästä kategoriasta. Näitä ovat huimaus (illuusio liikkeen, usein spinning), lähellä pyörtyminen (tunne lähestyvästä pyörtyminen), epätasapaino (tasapainon menetys kävellessä), ja epäspesifinen huimaus.15 valitettavasti potilaan kuvaus siitä, mitä he tarkoittavat ”huimauksella”, on osoitettu olevan epäluotettava indikaattori taustalla olevasta patologiasta.16,17 tutkimus Newman-Toker et al. havaittiin, että potilaat muuttivat usein kuvaajia tyypin huimaus, jos kysyttiin eri tavalla vain 10 minuutin kuluttua.18 nämä tutkimukset kyseenalaistavat potilaan kuvauksen ja luonnehdinnan ”huimaus.”
uudempi ”huimauksen” luokittelutapa käsittelee sen puhkeamisen ajoitusta ja laukaisijoita.14 eräs tutkimus on osoittanut, että huolimatta huimauksen kuvauksen epäluotettavuudesta potilaat kertovat usein luotettavasti sen puhkeamisen asiayhteydestä ja ajankohdasta.19 nämä luokat esitetään taulukossa 2.
Taulukko 2. Categories of Timing and Triggered Based Vestibular Syndromes14
| Vestibular Syndrome | Duration | Asymptomatic Periods | Triggers? |
| Acute Vestibular Syndrome | > 24 Hours | No | No |
| Triggered Episodic Vestibular Syndrome | < 1 minute | Yes | Yes |
| Spontaneous Episodic Vestibular Syndrome | Minutes to hours | Kyllä | Ei, mutta saattaa olla pahentavia tekijöitä |
vestibulaarisia oireyhtymiä ovat akuutti vestibulaarinen oireyhtymä (AVS), laukaisi episodisen vestibulaarisen oireyhtymän ja spontaanin episodisen vestibulaarisen oireyhtymän. Taulukossa 2 luetellaan näiden oireyhtymien ominaispiirteet. Taulukossa 3 luetellaan yleiset hyvänlaatuiset ja vaaralliset syyt näihin huimauksen luokkiin. Posteriorisiin verenkiertohäiriöihin liittyvä huimaus kuuluu usein AVS-luokkaan. AVS: lle on ominaista nopea huimaus, pahoinvoinnin/oksentelun ja kävelyn epävakaisuus. AVS liittyy usein pään liike-intoleranssi ja nystagmus, joka voi kestää päiviä tai viikkoja.20
Taulukko 3. Benign and Dangerous Causes of Dizziness14
| Vestibular Syndrome | Common Benign Cause | Dangerous Cause(s) |
| Acute Vestibular Syndrome | Vestibular neuritis | Stroke |
| Triggered Episode Vestibular Syndrome | BPPV | Posterior Fossa Tumor |
| spontaani episodinen vestibulaarinen oireyhtymä | vestibulaarinen migreeni | TIA, sydämen rytmihäiriöt |
AVS: n perifeeriset vs. keskeiset syyt
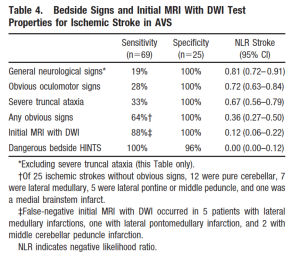
AVS: n erotusdiagnoosi voidaan jakaa perifeerisiin ja keskeisiin syihin. On välttämätöntä, että ensiapulääkäri harkitsee keskeisiä syitä huimaus. Keskeisiä syitä ovat ne häiriöt, jotka vaikuttavat keskushermoston rakenteisiin, kuten pikkuaivot ja aivoaivot. AVS: n yleisin ja vaarallisin keskeinen syy on posteriorinen verenkiertoinfarkti. Perifeeriset syyt ovat ne, jotka vaikuttavat CN VIII: aan ja tasapainoelimeen. AVS: n yleisimmät perifeeriset syyt ovat vestibular neuritis ja labyrinthitis.Taulukossa 4 on luettelo perifeerisiin ja keskeisiin syihin liittyvistä merkeistä ja oireista. Ensiapulääkärin (EP) on pidettävä mielessä monia erottavia piirteitä perifeeristen leesioiden voi olla läsnä myös keskeinen leesioita. Esimerkiksi, vaikka kuulo-oireet liittyvät tyypillisesti perifeerisiin prosesseihin, niiden läsnäolo ei sulje pois keskeistä prosessia.
aivoinfarktin arviointi AVS: ssä on erityisen tärkeää iäkkäillä potilailla, joilla on kohonnut verenpaine tai sydän-ja verisuonitauti, jotka saavat antikoagulanttihoitoa tai joilla on muita klassisia aivohalvauksen riskitekijöitä.22 EP: n on kuitenkin pidettävä mielessä, että nuorempi ikä ei ole riittävä syy sulkea pois mahdollista aivohalvauksen diagnoosia. Arviolta joka viides AVS: ää aiheuttava aivoinfarkti koskee alle 50-vuotiasta ja joka kymmenes Alle 40-vuotiasta potilasta.20 eräässä tutkimuksessa todettiin, että 50% potilaista, jotka diagnosoitiin väärin posteriorisen verenkierron aivohalvauksen jälkeen, oli alle 50, 23-vuotiaita.tässä tutkimuksessa kuvattu kokonaiskuolleisuus oli 40%, ja merkittävä neurologinen vamma oli 50%: lla eloonjääneistä.23 nämä havainnot kertovat perusteellisen arvioinnin merkityksestä AVS-potilaiden keskeisille patologioille.
Taulukko 4: Signs/ Symptoms Differentiating Peripheral and Central Vertigo22
| Peripheral | Central | |
| Onset | Sudden or Insidious | Sudden |
| Severity of Vertigo | Intense Spinning | Ill-defined, may be severe or less intense |
| Prodromal Dizziness | Occurs in up to 25%, often single episode | Occurs in up to 25%, recurrent episodes suggest TIA’s |
| Intolerant of head movements/Dix-Hallpike Maneuver | Yes | Varies, but often intolerant |
| Associated Nausea/Diaphoresis | Frequent | Variable, but often frequent |
| Auditory Symptoms | Points to peripheral causes | May be present |
| Proportionality of Symptoms | Usually proportional | Often disproportionate |
| Headache/Neck Pain | Unusual | More likely |
| CNS signs/symptoms | Absent | Usually present |
| Head Impulse Test | Abnormal | Often normal |
| Nystagmus | Horizontal | Vertical/direction-changing |
| HINTS Testing | Negative | Abnormal in at least 1 out of 3 tests |
Physical Exam
AVS-hoitoa saaville potilaille on tehtävä kohdennettu neurologinen tutkimus, mukaan lukien kävelyn, puheen ja aivohermojen arviointi. Fokaaliset neurologiset vajeet ovat yhdenmukaisia AVS: n keskeisen syyn kanssa. Neurologisten vajeiden puuttuminen ei kuitenkaan sulje pois keskeistä syytä. Eräässä aivoinfarkteja seuranneessa AVS – tutkimuksessa havaittiin fokaalisia neurologisia vajauksia 80%: ssa tapauksista.24 lisäksi, Dix-Hallpike testaus, vaikka tehokas diagnosoinnissa BPPV (syy laukaista episodinen vestibulaarinen oireyhtymä), ei tarjoa diagnostista hyötyä arvioinnissa AVS.14 Päivystyslääkärin mahdollinen työkalu AVS-potilaiden arvioinnissa on VIHJETUTKIMUS.
VIHJETESTI
VIHJETESTI on kolmiosainen koe, joka koostuu pään impulssitestistä, nystagmusarvioinnista ja vinotestistä. Tämä testi on kultakanta posteriorisen verenkierron aivohalvausten diagnosoinnissa, sillä sen herkkyys on suurempi kuin millään kuvantamistavalla ensimmäisten 24-48 tunnin aikana oireiden alkamisesta. VIHJETESTIÄ tulee käyttää potilaan valittaessa jatkuvaa huimauksen tai huimauksen tunnetta, jossa huoli AVS: stä on läsnä. Siitä ei ole hyötyä potilaille, joilla on hetkellinen asentohuimaus tai TIAs-oireyhtymä, jota ei huimaa tutkittaessa.25 suuren yleiskuvan saa EMCrit at https://emcrit.org/podcasts/posterior-stroke/.
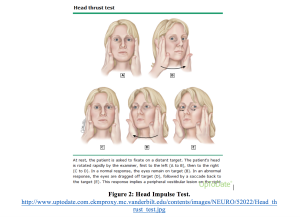
VIHJETESTIN ensimmäinen osa on pään impulssitesti. Pään impulssitestaus koostuu siitä, että potilas kiinnittyy silmämääräisesti kohteeseen, jota seuraa nopea 40 asteen pään kääntyminen. Tämä prosessi toistetaan sitten toiseen suuntaan. Yksipuolinen epänormaali löydös (saccade) on yhdenmukainen perifeerisen prosessin kanssa ja normaali vaste (no saccade) tähän testaukseen on yhdenmukainen keskusprosessin kanssa (Kattah, Edlow).14,20 tämä testi on kuvattu kuvassa 2 ja epänormaali vaste on esitetty videolla 1.
Video 1: epänormaali pään Impulssitesti
VIHJETESTIN toinen osa on nystagmuksen arviointi, joka analysoi nystagmuksen ominaisuuksia sivusuuntaisen katseen aikana 45-60 asteessa, ei päätykatseessa. Suunnan muuttaminen nystagmus on yhdenmukainen keskeinen syy AVS ja yksisuuntainen horisontaalinen nystagmus on yhdenmukaisempi perifeerinen syy. Nystagmuksen arviointi on spesifinen, mutta ei herkkä AVS: n keskeiselle aiheuttajalle.22 pystysuora tai vääntynyt nystagmus AVS-potilaalla on merkki keskeisestä etiologiasta. AVS: llä esiintyvillä aivohalvauksilla voi kuitenkin olla normaali (horisontaalinen)nystagmus.20 tutkimus Lee et al. havaittiin, että noin puolet pseudolabyrinthine aivohalvauksia esiintyy yksipuolinen, horisontaalinen löydökset nystagmus.26
VIHJETESTIN loppukomponentti on vinotesti, jossa arvioidaan silmän vinoutumista. Tämä määritetään käyttämällä vaihtosuojatestiä, jossa toinen silmä peitetään ja sen jälkeen arvioidaan, onko silmä kiinnitetty uudelleen. Kaikki uudelleensuuntaus on yhdenmukainen keskusprosessin kanssa. Poikkeava vinotesti näkyy videolla 2. Tämä testi on myös spesifinen, mutta ei herkkä AVS: n keskeisille syille.22
Video 2: Infarktin epänormaali testi
hyödyllinen muistimuisti vihjeiden testituloksille, jotka ovat yhdenmukaisia keskeisten syiden kanssa, on infarkti (normaali impulssi, nopea vaihe vuorotellen, Refixation on Cover-testi).20
Taulukko 5. Infarkt mnemonic vihjeitä havainnot viittaavat keskeinen syy huimaus.20
infarktin muistinmenetys
impulssi normaali
Nopeavaiheinen vaihtelu
Refixation on Cover Test
ostajat varovat…
monissa vihjeen tutkimusta arvioineissa tutkimuksissa käytettiin neuro-oftalmologeja, joilla oli erikoislaitteet ja koulutus, usein potilailla, joilla ei ollut ED-hoitoa. Tämän kääntäminen säännölliseksi käytännöksi täytyy siis tehdä varovaisesti. Hidastuskamera (puhelimen käyttöön on saatavilla useita sovelluksia) voi auttaa hienovaraisten silmähavaintojen havaitsemisessa. Tarvitaan lisää tutkimuksia, joissa arvioidaan HÄTÄLÄÄKÄRIEN ED-potilaille suorittamaa VIHJETESTIÄ. Lisää mahdollisia sudenkuoppia ED: ssä, katso EMCrit: https://emcrit.org/emnerd/adventure-veiled-lodger/.
kuvantaminen
mikä on kuvantamisen rooli vertigopotilaiden ED-arvioinnissa? Potilaat, joilla on fyysinen tentti havainnot koskevat keskeinen prosessi vaativat kiireellistä kuvantaminen arvioida verenvuoto, infarkti, tai kasvain.22 kuvantamistyypin osalta suositellaan TT: n lisäksi MK: ta, koska TT: n yhteydessä takakuoppa näkyy huonosti.27 aivotomografian herkkyys posteriorisille infarkteille on vain 7-42%.28-31 negatiivinen MAGNEETTIKUVAUSKAAN ei kuitenkaan sulje pois posteriorisen verenkierron aivohalvausta potilailla, joilla on suuri kliininen epäily keskeisestä syystä. Magneettikuvaus DWI: n kanssa ensimmäisten 48 tunnin aikana infarktista voi jäädä huomaamatta jopa 10-20% posteriorisista verenkierron aivohalvauksista.32
keskeisen syyn arviointi AVS-potilailla on kokeneen lääkärin tekemä VIHJETUTKIMUS. Posteriorisen verenkierron aivohalvauksen arvioinnissa Kattah et al. tarkasteltiin erilaisia diagnoosimenetelmiä, jotka on esitetty kuvassa 3.20 epänormaalin VIHJETESTIN on osoitettu olevan 100% herkkä ja 96% spesifinen AVS: n keskeisten syiden havaitsemiseksi, mikä tekee siitä herkemmän kuin edes MRI: n ensimmäisten 24-48 tunnin aikana.20 lisäksi aivojen MRI kestää vähintään 5-10 minuuttia suorittaa Ei huomioon odotusaika, lisäksi tuhansia dollareita kustannuksia. VIHJETESTIN voi tehdä minuuteissa ilman lisämaksua.
kuva 3. Posteriorisen verenkierron diagnostiset Modaliteetit Stroke20
Disposition
harkittaessa näiden potilaiden dispositiota, Edlow et al. vuonna 2015 suositeltiin luovutuskriteereitä.14 he suosittelivat, että AVS-hoitoa käyttävän potilaan on todennäköisesti turvallista mennä kotiin, jos:
- potilas pystyy istumaan ja seisomaan itsenäisesti
- potilaalla ei ole kallon tai pikkuaivojen oireita
- potilaalla on ÄÄREISHUIMAUKSEEN viittaavia VIHJETESTEJÄ
ÄÄREISHUIMAUKSEEN viittaavia VIHJETESTEJÄ ovat yksisuuntainen, vaakasuora nystagmus, yksipuolisesti poikkeava pään impulssitesti ja normaali silmien pystyasennossa (ei vinoutunut). Yhdessä nämä havainnot vähentävät aivohalvauksen todennäköisyyttä vähintään 50-kertaiseksi.24
helmet ja sudenkuopat
Helmet
- selventävät, mitä potilas tarkoittaa huimauksella oireiden alkamisen ajoituksesta ja laukaisevista tekijöistä. Erota huimaus pyörtymisestä tai muista jäljittelevistä olosuhteista, sillä ne vaativat erilaisen työn.
- epäilee keskeistä etiologiaa potilailla, joilla on akuutti tasapainoelimen oireyhtymä. Arvioi vihjeet tentti.
- käytä VIHJETESTIÄ potilailla, joilla on akuutti vestibulaarinen oireyhtymä, koska tämä on sekä TT: tä että MRI: tä herkempi posterioristen verenkierron aivohalvauksille.
- Nystagmus arvioidaan sivusuuntaisen katseen aikana 45-60 asteessa, ei päätykatseessa. AVS-potilailla epänormaali vaste on pystysuora tai vääntynyt nystagmus.
- VIHJETUTKIMUSTA tulee käyttää vain potilailla, joilla on akuutti vestibulaarinen oireyhtymä, ei potilailla, joilla on käynnistynyt tai spontaani episodinen huimaus-oireyhtymä.
sudenkuopat
- oireet, jotka pahenevat liikkumisen myötä, eivät vahvista perifeeristä prosessia. Liikkumiseen liittyvät oireet voivat myös pahentaa oireita keskitetystä prosessista.
- pään normaali CT ei riitä iskeemisen aivohalvauksen poissulkemiseen.
- MK: ta ei tule käyttää ensimmäisten 24-48 tunnin aikana oireiden alkamisesta posteriorisen verenkierron aivohalvauksen poissulkemiseksi, sillä se voi jättää pois jopa 10-20% posteriorisen verenkierron aivohalvauksista.
- nuorempi ikä ei sulje pois akuutin tasapainoelimen oireyhtymän keskeisiä syitä. Aivoinfarktia pitäisi silti epäillä Alle 50-vuotiailla potilailla, jos fyysinen tentti koskee keskitettyä prosessia.
- monet perifeeristen leesioiden klassisista tunnusmerkeistä löytyvät myös keskeisistä leesioista.
tapauksen ratkaisu
palaat 38-vuotiaan huimauksesta kärsivän naisen huoneeseen keräämään tarkempaa historiaa ja fyysistä tietoa. Päättelet, että potilaan huimaus alkoi eilen aamulla hänen herättyään, oli jatkuvaa koko eilisen päivän, eikä ole parantunut tänään. Hän on kärsinyt kävelyvaikeuksista eilisestä lähtien, ja häntä huimaa edelleen tällä hetkellä. Terävästi luokittelemalla tämän potilaan näytteille AVS, teet vihjeitä tentti lisäksi neurologinen tentti. VIHJETESTISSÄ huomioitavaa on suuntaa muuttava nystagmus ja positiivinen vinotesti. Huolissaan keskeinen etiologia tämän potilaan huimaus, tilaat aivojen MRI lisäksi konsultointi neurologian jatkotutkimuksiin ja hallintaan.
tätä viestiä sponsoroi www.ERdocFinder.com, tukija vaahto ja lääketieteellisen koulutuksen, jotka sponsorointi tekevät vaahto materiaalia helpommin ER lääkärit ympäri maailmaa.

viitteet/Jatkoluenta
- Lozano R, et al. Maailmanlaajuinen ja alueellinen kuolleisuus 235 kuolemansyystä 20 ikäryhmässä vuosina 1990 ja 2010: a systematic analysis for the Global Burden of Disease Study 2010.
Lancet. 2012 Dec; 380 (9859): 2095-128. - Mozaffarian D et al. Heart Disease and Stroke Statistics-2016 Update: a Report From the American Heart Association
- Savitz s, Caplan L. Vertebrobasilar Disease. N Engl J Med 2005; 352:2618-26
- Ferro JM, Pinto AN, Falcao I, et al. Aivoinfarktin diagnoosi ei-neurologin toimesta: validointitutkimus. Stroke 1998;29: 1106-9.
- Kerber KA, Brown DL, Lisabeth LD, Smith MA, Morgenstern LB. Aivohalvaus potilailla, joilla on huimausta, huimausta ja epätasapainoa hätätilanteessa: väestöpohjainen tutkimus. Aivohalvaus. 2006;37: 2484–2487.
- Caplan LR, Wityk RJ, Glass TA, et al. New England Medical Center Posterior Circulation Registry. Ann Neurol 2004; 56: 389-98.
- Bogousslavsky J, Van Melle G, Regli F. The Lausanne Stroke Registry: analysis of 1,000 perättäinen patients with first stroke. Stroke 1988;19: 1083-92.
- Moulin T, Tatu L, Vuillier F, Berger E, Chavot D, Rumbach L. aivoinfarktin tietopankin rooli aivoinfarktin alatyyppien arvioinnissa: Besanconin Aivohalvausrekisterin 1 776 potilaan perättäiset tulokset. Cerebrovasc Dis 2000; 10: 261-71.
- Vemmos K, Takis C, Georgilis K, et al. The Athens Stroke Registry: results of a five year hospital-based study. Cerebrovasc Dis 2000; 10: 133-41.
- Crocco T, Goldstein J. Stroke. Teoksessa Marx J, Hockberger R, Walls R. Rosen ’ s Emergency Medicine. 2014; 8: 1363-1374.
- Go s, Worman D. Aivohalvausoireyhtymät. Julkaisussa: Tinalli JE, Stapczynski J, Ma O, Yealy DM, Meckler GD, Cline DM. toim. Tintti ’ s Emergency Medicine: a Comprehensive Study Guide, 8e. New York, NY: McGraw-Hill; 2016.
- Searls DE, Pazdera L, Korbel E, Vysata O, Caplan LR: Symptoms and signs of posterior circulation ischemia in The New England Medical Center Posterior Circulation Registry. Arch Neurol. 2012; 69: 346.
- Bradley WG, Daroff RB, Fenichel GM, Marsden CD (eds): Neurology in Clinical Practice, 4th ed. Philadelphia, PA: Butterworth-Heinemann; 2004.
- Edlow JA, Newman-Toker D. fyysisen kokeen käyttäminen akuutin huimauksen ja huimauksen diagnosointiin. J Emerg Med. 2016 huhti 50 (4): 617-28.
- Drachman DA, and Hart CW: an approach to the dizzy patient. Neurology 1972; 22: s. 323-334
- Kerber KA, Newman-Toker DE. Misdiagnosing dizzy potilaat: yleiset sudenkuopat kliinisessä käytännössä. Neurol Clin 2015; 33: 564-76
- Newman-Toker DE, Edlow JA. TiTrATE: uusi lähestymistapa diagnosointiin akuutti huimaus ja huimaus. Neurol Clin 2015; 33: 577-99.
- Newman-Toker DE, Cannon LM, Stofferahn ME, Rothman RE, Hsieh YH, Zee DS. Epätarkkuus potilasraporteissa huimausoireiden laadusta: poikkileikkaustutkimus, joka tehtiin akuutissa hoitoympäristössä. Mayo Clin Proc 2007; 82: 1329-40.
- Bisdorff A, Staab J, Newman-Toker D. Katsaus vestibulaaristen häiriöiden kansainväliseen luokitukseen. Neurol Clin 2015; 33: 541-50.
- Kattah JC, Talkad AV, Wang DZ, et al.: Vihjeitä aivohalvauksen diagnosoimiseksi akuutissa vestibulaarisessa oireyhtymässä: kolmivaiheinen sängyn oculomotorinen tutkimus herkempi kuin varhainen MRI diffuusiopainotteinen kuvantaminen. Aivohalvaus. 2009; 40: 3504.
- Lee H, Kim JS, Chung EJ, et al.: Infarkti anteriorisen alemman pikkuaivovaltimon alueella: audiovestibulaarisen menetyksen spektri. Aivohalvaus. 2009; 40: 3745.
- Goldman B. Vertigo. Vuonna: Tinalli JE, Stapczynski J, Ma O, Yealy DM, Meckler GD, Cline DM. toim. Tintti ’ s Emergency Medicine: a Comprehensive Study Guide, 8e. New York, NY: McGraw-Hill; 2016.
- Savitz SI, Caplan LR, Edlow JA: sudenkuopat pikkuaivoinfarktin diagnosoinnissa. Acad Emerg Med. 2007; 14: 63.
- Tarnutzer AA, Berkowitz AL, Robinson KA, et al. Saako huimaava potilaani halvauksen? A systematic review of bedside diagnosis in acute vestibular syndrome. CMAJ. 2011; 183: E571.
- Caplan LR. Posteriorisessa verenkierrossa aivoverisuonioireita. https://www.uptodate.com/contents/posterior-circulation-cerebrovascular-syndromes. Accessed Helmikuu 22, 2017.
- Lee H, Sohn SI, Cho YW, et al. Serebellar infarkti esittelee eristetty huimaus: taajuus ja verisuonten Topografinen kuvioita. Neurology 2006; 67: 1178-1183.
- Kerber KA, Schweigler L, West BT, et al.: Arvo tietokonetomografia skannaa ed huimaus: analyysi valtakunnallisesti edustava näyte. Olen Emerg Med. 2010; 28: 1030.
- Chalela JA, Kidwell CS, Nenwich LM, et al. Magneettikuvaus ja tietokonetomografia akuuttia aivohalvausta epäiltyjen potilaiden hätätilanteiden arvioinnissa: prospektiivinen vertailu. Lancet 2007;369:293–8.
- Hwang DY, Silva GS, Furie KL, Greer DM. Tietokonetomografian ja magneettikuvauksen vertailuherkkyys akuutin takakuopan infarktin toteamiseksi. J Emerg Med 2012;42: 559-65.
- Kabra R, Robbie H, Connor SE. Magneettikuvauksen diagnostinen tuotto ja vaikutus akuutin iskeemisen aivohalvauksen hoidossa potilailla, joilla esiintyy huimausta ja kiertohuimausta. Clin Radiol 2015; 70: 736-42.
- Ozono Y, Kitahara T, Fukushima M, et al. Huimauksen ja huimauksen erotusdiagnoosi päivystyksessä. Acta Otolaryngol 2014;134:140-5.
- Saber Tehrani AS, Kattah JC, Mantokoudis G, et al. Pienet aivoinfarktit, jotka aiheuttavat vaikeaa huimausta: väärien negatiivisten magneettikuvausten ja nonlacunar-mekanismien esiintymistiheys. Neurology 2014;83: 169-73.