Auteurs:Alec Pawlukiewicz, BA (École de médecine de l’Université Vanderbilt) et Drew A. Long, BS (@drewlong2232, École de médecine de l’Université Vanderbilt) // Édité par: Alex Koyfman, MD (@EMHighAK, Médecin traitant, UT Southwestern Medical Center / Parkland Memorial Hospital) et Brit Long, MD (@long_brit)
Présentation du cas
Vous travaillez de nuit à l’urgence et vous voyez que le prochain patient est une femme de 38 ans qui se plaint de vertiges. Ses signes vitaux comprennent HR 82, BP 115/70, RR 12, Saturation en O2 à 99% et T 37 C. Elle décrit ses étourdissements comme une sensation de rotation de la pièce, et ses étourdissements ont commencé hier et se sont aggravés aujourd’hui. Il est associé à des nausées et des vomissements sévères. Ses antécédents médicaux sont remarquables pour le diabète de type I. Elle n’a jamais eu d’épisodes précédents de vertiges. A-t-elle une attaque postérieure ? Comment pouvez-vous évaluer ce patient pour une cause de vertige potentiellement mortelle?
Contexte
Dans le monde entier, l’AVC est une cause majeure d’invalidité et de mortalité.1 Aux États-Unis, environ 795 000 accidents vasculaires cérébraux surviennent chaque année.2 AVC circulatoires postérieurs représentent environ 20% des AVC ischémiques.3 Malheureusement, beaucoup de ces avc postérieurs sont initialement mal diagnostiqués ou restent non diagnostiqués.4 Un diagnostic erroné d’AVC circulatoires postérieurs présentant des étourdissements est fréquent et survient dans jusqu’à 35% des cas.5 Les causes courantes des accidents vasculaires cérébraux postérieurs comprennent les causes emboliques, l’athérosclérose (et la sténose subséquente), la maladie des petits vaisseaux et la dissection artérielle.6-9 La circulation postérieure alimente environ 20% du cerveau.10 Voir la figure 1 pour l’anatomie de la circulation postérieure et le tableau 1 pour les zones fournies.
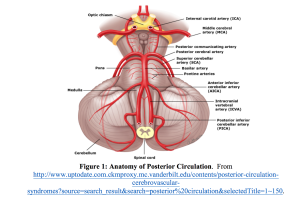
Tableau 1: Areas Supplied by Posterior Circulation11
| Artery | Area Supplied |
| Vertebral Artery | Brainstem |
| PICA | Cerebellum |
| Basilar Artery | Thalamus |
| Posterior cerebral | Auditory/vestibular structures |
| Lobe temporal médial | Cortex occipital visuel |
Présentation clinique
La présentation clinique des AVC circulatoires postérieurs peut varier considérablement et dépend de la localisation de l’infarctus. Les accidents vasculaires cérébraux postérieurs présentent généralement des symptômes d’altération de l’état mental, de modifications de la vision, de modifications de la parole, de nystagmus, de vertiges, d’ataxie, de faiblesse des membres, de maux de tête et de divers autres déficits neurologiques focaux.12,13 Il est à noter que ces déficits neurologiques focaux peuvent être absents ou subtils, ce qui entraîne des difficultés à diagnostiquer les AVC postérieurs.13,14 Une présentation particulièrement difficile de l’AVC circulatoire postérieur concerne les patients atteints du syndrome vestibulaire aigu (SVA), qui se manifeste souvent par des vertiges ou des « vertiges. »Cette revue se concentrera sur les vertiges ou les vertiges et la circulation postérieure.
Catégoriser les vertiges
Une première étape classique et courante dans l’évaluation d’un patient souffrant de vertiges consiste à le faire caractériser ce qu’il entend par « étourdi”, car le vertige est un descripteur imprécis. Les étourdissements sont souvent utilisés par les patients pour décrire une grande variété d’expériences, qui peuvent être classées dans l’une des quatre catégories. Ceux-ci comprennent le vertige (illusion de mouvement, souvent en rotation), la quasi-syncope (sensation d’évanouissement imminent), le déséquilibre (perte d’équilibre en marchant) et des vertiges non spécifiques.15 Malheureusement, le fait que le patient décrive ce qu’il entend par « étourdi” s’est avéré être un indicateur peu fiable de la pathologie sous-jacente.16,17 Une étude de Newman-Toker et coll. a constaté que les patients changeaient fréquemment leurs descripteurs du type de vertige s’ils étaient interrogés d’une manière différente après seulement 10 minutes.18 Ces études remettent en question l’utilité de la description et de la caractérisation du » vertige » par un patient. »
Une méthode plus récente de catégorisation du « vertige » traite du moment et des déclencheurs de son apparition.14 Une étude a montré que malgré le manque de fiabilité de la description du vertige, les patients relient souvent de manière fiable le contexte et le moment de son apparition.19 Ces catégories sont présentées dans le tableau 2.
Tableau 2. Categories of Timing and Triggered Based Vestibular Syndromes14
| Vestibular Syndrome | Duration | Asymptomatic Periods | Triggers? |
| Acute Vestibular Syndrome | > 24 Hours | No | No |
| Triggered Episodic Vestibular Syndrome | < 1 minute | Yes | Yes |
| Spontaneous Episodic Vestibular Syndrome | Minutes to hours | Oui | Non, mais peut présenter des facteurs exacerbants |
Les syndromes vestibulaires comprennent le syndrome vestibulaire aigu (SVA) , Syndrome Vestibulaire Épisodique Déclenché et Syndrome Vestibulaire épisodique Spontané. Le tableau 2 énumère les caractéristiques définissant ces syndromes. Le tableau 3 énumère les causes bénignes et dangereuses courantes de ces catégories de vertiges. Les vertiges associés aux accidents vasculaires cérébraux postérieurs entrent souvent dans la catégorie des AV. L’AVS se caractérise par un début rapide de vertige, en plus des nausées / vomissements et de l’instabilité de la démarche. L’AVS est souvent associé à une intolérance au mouvement de la tête et à un nystagmus qui peut durer des jours à des semaines.20
Tableau 3. Benign and Dangerous Causes of Dizziness14
| Vestibular Syndrome | Common Benign Cause | Dangerous Cause(s) |
| Acute Vestibular Syndrome | Vestibular neuritis | Stroke |
| Triggered Episode Vestibular Syndrome | BPPV | Posterior Fossa Tumor |
| Syndrome vestibulaire épisodique spontané | Migraine vestibulaire | TIA, Dysrythmie cardiaque |
Causes périphériques et centrales des AVS
Le diagnostic différentiel des AVS peut être divisé en causes périphériques et centrales. Il est impératif que le médecin urgentiste considère les causes centrales du vertige. Les causes centrales comprennent les troubles qui affectent les structures du système nerveux central telles que le cervelet et le tronc cérébral. La cause centrale la plus courante et la plus dangereuse de l’AVS est un accident vasculaire cérébral postérieur. Les causes périphériques sont celles qui affectent le CN VIII et l’appareil vestibulaire. Les causes périphériques les plus courantes des AV sont la névrite vestibulaire et la labyrinthite.20 Une liste des signes et symptômes associés aux causes périphériques et centrales est présentée dans le tableau 4. Le médecin urgentiste (EP) doit garder à l’esprit que de nombreuses caractéristiques distinctives des lésions périphériques peuvent également être présentes dans les lésions centrales. Par exemple, alors que les symptômes auditifs sont généralement associés à des processus périphériques, leur présence n’exclut pas un processus central.21
L’évaluation de l’AVC dans le SVA est particulièrement importante chez les patients plus âgés, souffrant d’hypertension ou de maladies cardiovasculaires, sous anticoagulation ou présentant d’autres facteurs de risque d’AVC classiques.22 Cependant, le PE doit garder à l’esprit que le jeune âge n’est pas une raison suffisante pour exclure le diagnostic potentiel d’accident vasculaire cérébral. On estime qu’un AVC sur cinq causant un SVA affecte un patient de moins de 50 ans et un patient sur dix de moins de 40 ans.20 Une étude a révélé que 50% des patients mal diagnostiqués après avoir subi un accident vasculaire cérébral postérieur avaient moins de 50 ans.23 La mortalité globale décrite par cette étude était de 40%, avec une prévalence de 50% d’invalidité neurologique significative chez les survivants.23 Ces résultats montrent l’importance d’une évaluation approfondie des pathologies centrales chez les patients atteints d’AVS.
Tableau 4: Signs/ Symptoms Differentiating Peripheral and Central Vertigo22
| Peripheral | Central | |
| Onset | Sudden or Insidious | Sudden |
| Severity of Vertigo | Intense Spinning | Ill-defined, may be severe or less intense |
| Prodromal Dizziness | Occurs in up to 25%, often single episode | Occurs in up to 25%, recurrent episodes suggest TIA’s |
| Intolerant of head movements/Dix-Hallpike Maneuver | Yes | Varies, but often intolerant |
| Associated Nausea/Diaphoresis | Frequent | Variable, but often frequent |
| Auditory Symptoms | Points to peripheral causes | May be present |
| Proportionality of Symptoms | Usually proportional | Often disproportionate |
| Headache/Neck Pain | Unusual | More likely |
| CNS signs/symptoms | Absent | Usually present |
| Head Impulse Test | Abnormal | Often normal |
| Nystagmus | Horizontal | Vertical/direction-changing |
| HINTS Testing | Negative | Abnormal in at least 1 out of 3 tests |
Physical Exam
Un examen neurologique ciblé, comprenant une évaluation de la démarche, de la parole et des nerfs crâniens, chez les patients présentant un SVA est nécessaire. Les déficits neurologiques focaux sont compatibles avec une cause centrale du SVA. Cependant, l’absence de déficits neurologiques n’exclut pas une cause centrale. Un examen des AVS secondaires aux accidents vasculaires cérébraux a révélé que des déficits neurologiques focaux étaient présents dans 80% des cas.24 De plus, le test de dix-Hallpike, bien qu’efficace dans le diagnostic du VPPB (une cause du syndrome vestibulaire épisodique déclenché), ne fournit aucune utilité diagnostique dans l’évaluation du SVA.14 Un outil potentiel pour le médecin urgentiste dans l’évaluation des patients atteints d’AVS est l’examen HINTS.
Test d’INDICES
Le test d’INDICES est un examen en trois parties qui consiste en un test d’impulsion de tête, une évaluation du nystagmus et un test d’inclinaison. Ce test est l’étalon-or pour le diagnostic des accidents vasculaires cérébraux postérieurs, car sa sensibilité est supérieure à toute modalité d’imagerie dans les 24 à 48 premières heures après l’apparition des symptômes. Le test HINTS doit être utilisé chez les patients se plaignant de sensations continues de vertiges ou de vertiges, où le souci de l’AVS est présent. Il n’est pas utile chez les patients présentant un vertige momentané lié à la position ou les patients atteints d’ATI qui ne sont pas étourdis lors de l’examen.25 Pour un bon aperçu, voir EMCrit à https://emcrit.org/podcasts/posterior-stroke/.
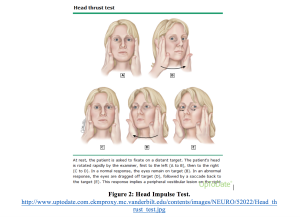
La première composante du test des INDICES est le test des impulsions de tête. Le test d’impulsion de tête consiste à faire fixer visuellement le patient sur une cible suivie d’un tour de tête rapide de 40 degrés. Ce processus est ensuite répété dans l’autre sens. Une découverte anormale unilatérale (saccade) est compatible avec un processus périphérique et une réponse normale (pas de saccade) à ce test est compatible avec un processus central (Kattah, Edlow).14,20 Ce test est représenté sur la figure 2 et une réponse anormale est montrée sur la vidéo 1.
Vidéo 1: Test d’impulsion anormale de la tête
La deuxième composante du test HINTS est l’évaluation du nystagmus, qui analyse les caractéristiques du nystagmus lors du regard latéral à 45-60 degrés, et non au regard final. Le nystagmus à changement de direction est compatible avec une cause centrale du SVA et le nystagmus horizontal unidirectionnel est plus compatible avec une cause périphérique. L’évaluation du nystagmus est spécifique mais non sensible à une cause centrale du SVA.22 Le nystagmus vertical ou de torsion chez un patient atteint d’AVS est le signe d’une étiologie centrale. Cependant, les AVC présentant des AV peuvent avoir une découverte normale (horizontale) du nystagmus.20 Une étude de Lee et coll. a constaté qu’environ la moitié des AVC pseudolabyrinthiques présentaient des résultats unilatéraux et horizontaux de nystagmus.26
La dernière composante du test des INDICES est le test d’inclinaison, qui évalue le désalignement oculaire. Ceci est déterminé à l’aide du test de couverture alternée, qui consiste à couvrir un œil, puis à évaluer tout mouvement / re-fixation lorsque l’œil est découvert. Tout réalignement est compatible avec un processus central. Un test anormal de biais est montré dans la vidéo 2. Ce test est également spécifique mais non sensible aux causes centrales du SVA.22
Vidéo 2: Test anormal d’inclinaison
Un mnémonique utile pour les résultats des tests d’INDICES compatibles avec les causes centrales est l’INFARCTUS (Impulsion Normale, Alternance de phase rapide, Test de Refixation sur couvercle).20
Tableau 5. Les résultats de l’INFARCTUS mnémonique pour les INDICES suggérant une cause centrale de vertige.20
Infarctus mnémonique
Impulsion Normale
Alternance de phase rapide
Test de Refixation sur la couverture
Attention aux acheteurs
De nombreuses études évaluant l’examen HINTS ont utilisé des neuro-ophtalmologistes avec un équipement spécialisé et une formation, souvent chez des patients qui ne sont pas à l’URGENCE. Ainsi, traduire cela en pratique régulière de l’urgence doit être fait avec prudence. Une caméra au ralenti (plusieurs applications sont disponibles pour l’utilisation du téléphone) peut aider à détecter les découvertes oculaires subtiles. D’autres études sont nécessaires pour évaluer l’examen HINTS mené par les médecins urgentistes sur les patients atteints de dysfonction érectile. Pour d’autres pièges potentiels dans le DE, veuillez consulter EMCrit à https://emcrit.org/emnerd/adventure-veiled-lodger/.
Imagerie
Quel est le rôle de l’imagerie dans l’évaluation de l’urgence des patients atteints de vertige? Les patients présentant des résultats d’examen physique concernant un processus central nécessitent une imagerie urgente pour évaluer une hémorragie, un infarctus ou une tumeur.22 En ce qui concerne le type d’imagerie, l’IRM en plus de la tomodensitométrie est préférée en raison d’une mauvaise visualisation de la fosse postérieure avec la tomodensitométrie.27 La sensibilité de la tomodensitométrie cérébrale pour les infarctus de la circulation postérieure n’est que de 7 à 42%.28-31 Cependant, même une IRM négative n’exclut pas un accident vasculaire cérébral postérieur chez les patients présentant une suspicion clinique élevée pour une cause centrale. L’IRM avec DWI dans les 48 premières heures d’infarctus peut manquer jusqu’à 10 à 20% des accidents circulatoires postérieurs.32
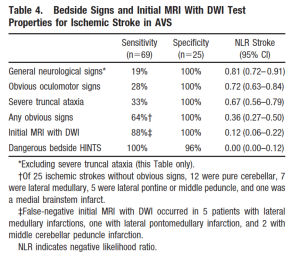
L’outil le plus important à évaluer pour une cause centrale chez les patients atteints d’AVS est l’examen HINTS effectué par un médecin expérimenté. Dans l’évaluation de l’avc circulatoire postérieur, Kattah et al. examiné les différentes méthodes de diagnostic, illustrées à la figure 3.20, Un test d’indices anormaux s’est révélé sensible à 100% et spécifique à 96% pour la détection des causes centrales du SVA, le rendant plus sensible que même l’IRM au cours des 24 à 48 premières heures.20 De plus, une IRM cérébrale prend au moins 5 à 10 minutes à effectuer sans tenir compte du temps d’attente, en plus des milliers de dollars de coût. Le test de CONSEILS peut être effectué en quelques minutes sans frais supplémentaires.
Figure 3. Modalités diagnostiques de l’avc circulatoire postérieur 20
Disposition
En considérant la disposition de ces patients, Edlow et al. en 2015, critères de disposition recommandés.14 Ils ont recommandé qu’un patient présentant un SVA puisse probablement rentrer chez lui en toute sécurité si:
- Le patient est capable de s’asseoir et de se tenir debout indépendamment
- Le patient n’a aucun signe crânien ou cérébelleux
- Le patient a des indices suggérant un processus périphérique
INDICES les résultats de l’examen indiquant un vertige périphérique sont unidirectionnels, un nystagmus horizontal, un test d’impulsion de tête unilatéralement anormal et un alignement vertical normal des yeux (pas de biais). Ensemble, ces résultats réduisent les chances d’un AVC d’au moins 50 fois.24
Perles et pièges
Perles
- Clarifier ce que le patient entend par vertiges en ce qui concerne le moment et les déclencheurs de l’apparition des symptômes. Distinguez les vertiges de la syncope ou d’autres conditions imitant, car ceux-ci nécessiteront un travail différent.
- Suspectez une étiologie centrale chez les patients atteints de syndrome vestibulaire aigu. Évaluez avec l’examen DES ASTUCES.
- Utilisez le test HINTS chez les patients présentant un syndrome vestibulaire aigu, car il est plus sensible que la tomodensitométrie et l’IRM pour les accidents circulatoires postérieurs.
- Le nystagmus est évalué pendant le regard latéral à 45-60 degrés, pas à la fin du regard. Une réponse anormale chez un patient atteint d’AVS est un nystagmus vertical ou de torsion.
- L’examen HINTS ne doit être utilisé que chez les patients présentant un syndrome vestibulaire aigu, pas chez les patients présentant un Syndrome de Vertige épisodique Déclenché ou Spontané.
Pièges
- Les symptômes qui s’aggravent avec le mouvement ne confirment pas un processus périphérique. Les symptômes associés au mouvement peuvent également exacerber les symptômes d’un processus central.
- Une tomodensitométrie normale de la tête n’est pas suffisante pour exclure un AVC ischémique.
- L’IRM ne doit pas être utilisée dans les 24 à 48 heures qui suivent l’apparition des symptômes pour exclure un accident vasculaire cérébral postérieur, car elle peut manquer jusqu’à 10 à 20% des accidents vasculaires cérébraux postérieurs.
- Un âge plus jeune n’exclut pas les causes centrales du syndrome vestibulaire aigu. Un AVC doit toujours être suspecté chez les patients de moins de 50 ans si l’examen physique est préoccupant pour un processus central.
- Bon nombre des caractéristiques distinctives classiques des lésions périphériques se retrouvent également dans les lésions centrales.
Résolution du cas
Vous retournez dans la chambre de la femme de 38 ans avec des étourdissements pour recueillir un historique plus détaillé et physique. Vous déterminez que le vertige de la patiente a commencé hier matin après son réveil, était constant toute la journée d’hier et ne s’est pas résolu aujourd’hui. Elle a de la difficulté à marcher depuis hier et se sent toujours étourdie actuellement. Classant astucieusement ce patient comme présentant des AVS, vous effectuez un examen de CONSEILS en plus d’un examen neurologique. L’examen HINTS est remarquable pour le nystagmus à changement de direction et un test positif de biais. Soucieux d’une étiologie centrale du vertige de ce patient, vous commandez une IRM cérébrale en plus de consulter la neurologie pour un bilan et une prise en charge ultérieurs.
Cet article est sponsorisé par www.ERdocFinder.com , un partisan de la MOUSSE et de l’éducation médicale, qui, grâce à leur parrainage, rendent le matériau en MOUSSE plus accessible aux médecins urgentistes du monde entier.

Références / Lectures supplémentaires
- Lozano R, et al. Mortalité mondiale et régionale de 235 causes de décès pour 20 groupes d’âge en 1990 et 2010: a systematic analysis for the Global Burden of Disease Study 2010.Lancette. 2012 Déc; 380 (9859): 2095-128.
- Mozaffarian D et al. Statistiques sur les Maladies Cardiaques et les accidents vasculaires Cérébraux – Mise à jour 2016: Un Rapport De l’American Heart Association
- Savitz S, Caplan L. Maladie Vertébrobasilaire. N Engl J Med 2005; 352:2618-26
- Ferro JM, Pinto AN, Falcao I, et al. Diagnostic d’AVC par le nonneurologue: une étude de validation. Avc 1998; 29:1106-9.
- Kerber KA, Brown DL, Lisabeth LD, Smith MA, Morgenstern LB. Avc chez les patients souffrant de vertiges, de vertiges et de déséquilibre au service des urgences: une étude basée sur la population. Coup. 2006;37: 2484–2487.
- Caplan LR, Wityk RJ, Glass TA, et al. Registre de Circulation Postérieure du Centre Médical de la Nouvelle-Angleterre. Ann Neurol 2004; 56:389-98.
- Bogousslavsky J, Van Melle G, Regli F. The Lausanne Stroke Registry: analysis of 1,000 consecutive patients with first stroke. Stroke 1988; 19:1083-92.
- Moulin T, Tatu L, Vuillier F, Berger E, Chavot D, Rumbach L. Rôle d’une banque de données sur les accidents vasculaires cérébraux dans l’évaluation des sous-types d’infarctus cérébraux: tendances et résultats de 1 776 patients consécutifs du Registre des accidents vasculaires cérébraux de Besançon. Cerebrovasc Dis 2000; 10:261-71.
- Vemmos K, Takis C, Georgilis K, et al. The Athens Stroke Registry: résultats d’une étude hospitalière de cinq ans. Cerebrovasc Dis 2000; 10:133-41.
- Crocco T, Goldstein J. Stroke. Dans Marx J, Hockberger R, Walls R. La médecine d’urgence de Rosen. 2014; 8: 1363-1374.
- Go S, Worman D. Syndromes d’AVC. Dans: Tintinalli JE, Stapczynski J, Ma O, Yealy DM, Meckler GD, Cline DM. EDS. La Médecine d’urgence de Tintinalli : Un Guide d’étude complet, 8e. New York, NY: McGraw-Hill; 2016.
- Searls DE, Pazdera L, Korbel E, Vysata O, Caplan LR: Symptômes et signes d’ischémie circulatoire postérieure dans le registre de circulation postérieure du New England Medical Center. Arch Neurol. 2012; 69: 346.
- Bradley WG, Daroff RB, Fenichel GM, Marsden CD (dir.): Neurologie en pratique clinique, 4e éd. Philadelphie, Pennsylvanie : Butterworth-Heinemann; 2004.
- Edlow JA, Newman-Toker D. Utilisation de l’examen physique pour diagnostiquer des Patients souffrant de Vertiges et de Vertiges Aigus. J Emerg Med. 2016 Avr 50 (4): 617-28.
- Drachman DA, et Hart CW: Une approche du patient étourdi. Neurologie 1972; 22: pp. 323-334
- Kerber KA, Newman-Toker DE. Diagnostic erroné des patients étourdis: pièges courants dans la pratique clinique. Neurol Clin 2015; 33:564-76
- Newman-Toker DE, Edlow JA. TiTrATE: une nouvelle approche pour diagnostiquer les vertiges et vertiges aigus. Neurol Clin 2015; 33:577-99.
- Newman-Toker DE, Cannon LM, Stofferahn ME, Rothman RE, Hsieh YH, Zee DS. Imprécision dans les rapports de patients sur la qualité des symptômes d’étourdissements: une étude transversale menée dans un milieu de soins actifs. Mayo Clin Proc 2007; 82:1329-40.
- Bisdorff A, Staab J, Newman-Toker D. Vue d’ensemble de la classification internationale des troubles vestibulaires. Neurol Clin 2015; 33:541-50.
- Kattah JC, Talkad AV, Wang DZ, et al.: CONSEILS pour diagnostiquer un accident vasculaire cérébral dans le syndrome vestibulaire aigu: examen oculomoteur au chevet en trois étapes plus sensible que l’imagerie pondérée par diffusion IRM précoce. Coup. 2009; 40: 3504.
- Lee H, Kim JS, Chung EJ, et al.: Infarctus sur le territoire de l’artère cérébelleuse antérieure inférieure: spectre de perte audiovestibulaire. Coup. 2009; 40: 3745.
- Goldman B. Vertigo. Dans: Tintinalli JE, Stapczynski J, Ma O, Yealy DM, Meckler GD, Cline DM. EDS. Tintinalli’s Emergency Medicine: A Comprehensive Study Guide, 8e. New York, NY: McGraw-Hill; 2016.
- Savitz SI, Caplan LR, Edlow JA: Pièges dans le diagnostic de l’infarctus cérébelleux. Acad Emerg Med. 2007; 14: 63.
- Tarnutzer AA, Berkowitz AL, Robinson KA, et al.: Mon patient étourdi a-t-il un accident vasculaire cérébral? Une revue systématique du diagnostic au chevet du syndrome vestibulaire aigu. JAMC. 2011; 183: E571.
- Caplan LR. Syndromes cérébrovasculaires à circulation postérieure. https://www.uptodate.com/contents/posterior-circulation-cerebrovascular-syndromes. Consulté le 22 février 2017.
- Lee H, Sohn SI, Cho YW, et al. Infarctus cérébelleux présentant un vertige isolé: fréquence et schémas topographiques vasculaires. Neurologie 2006; 67: 1178-1183.
- Kerber KA, Schweigler L, West BT, et al.: Valeur des tomodensitogrammes dans les vertiges de l’ED: analyse à partir d’un échantillon représentatif à l’échelle nationale. Am J Emerg Med. 2010; 28: 1030.
- Chalela JA, Kidwell CS, Nentwich LM, et al. Imagerie par résonance magnétique et tomodensitométrie dans l’évaluation d’urgence des patients soupçonnés d’AVC aigu: une comparaison prospective. Lancette 2007; 369:293–8.
- Hwang DY, Silva GS, Furie KL, Greer DM. Sensibilité comparative de la tomodensitométrie par rapport à l’imagerie par résonance magnétique pour détecter l’infarctus aigu de la fosse postérieure. J Emerg Med 2012; 42:559-65.
- Kabra R, Robbie H, Connor SE. Rendement diagnostique et impact de l’IRM pour l’AVC ischémique aigu chez les patients présentant des vertiges et des vertiges. Clin Radiol 2015; 70:736-42.
- Ozono Y, Kitahara T, Fukushima M, et al. Diagnostic différentiel des vertiges et des vertiges au service des urgences. Acta Oto-Rhino-Laryngol 2014; 134:140-5.
- Saber Tehrani AS, Kattah JC, Mantokoudis G, et al. Petits accidents vasculaires cérébraux provoquant des vertiges sévères: fréquence des IRM faussement négatives et des mécanismes non lacunaires. Neurologie 2014; 83:169-73.